
Infarctus du myocarde
Renseignements g??n??raux
SOS Enfants, qui se d??roule pr??s de 200 sos ??coles dans le monde en d??veloppement, a organis?? cette s??lection. SOS Children travaille dans 45 pays africains; pouvez-vous aider un enfant en Afrique ?
| Infarctus du myocarde | |
|---|---|
| les ressources de classification et externes | |
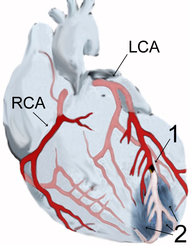 Sch??ma d'un infarctus du myocarde (2) de la pointe de la paroi ant??rieure du c??ur (un infarctus apical) apr??s occlusion (1) d'une branche de la art??re coronaire gauche (LCA, art??re coronaire droite = RCA). | |
| CIM 10 | Je 21- Je 22 |
| CIM 9 | 410 |
| DiseasesDB | 8664 |
| MedlinePlus | 000195 |
| eMedicine | med / 1567 Emerg / 327 ped / 2520 |
| MeSH | D009203 |
Une crise cardiaque, connu dans la m??decine comme un (aigu??) infarctus du myocarde (IAM ou MI), se produit lorsque le l'approvisionnement en sang d'une partie du coeur est interrompue. Ce est le plus souvent due ?? l'occlusion (blocage) d'un l'art??re coronaire suite ?? la rupture d'un la plaque ath??roscl??rotique vuln??rable, qui est une collection instable de lipides (tel que cholest??rol) et des globules blancs (en particulier macrophages) dans la paroi d'un art??re. La r??sultante l'isch??mie (diminution de l'apport sanguin) et manque d'oxyg??ne, l'absence de traitement pendant une p??riode suffisante, peut causer des dommages et / ou la mort ( infarctus) des tissus du muscle cardiaque ( myocarde).
Sympt??mes classiques de l'infarctus du myocarde aigu comprennent soudaine douleurs thoraciques (g??n??ralement rayonnant au bras gauche ou le c??t?? gauche du cou), essoufflement, naus??es, vomissements, palpitations, transpiration, et anxi??t?? (souvent d??crit comme un sentiment de catastrophe imminente). Les femmes peuvent ??prouver des sympt??mes moins typiques que les hommes, le plus souvent l'essoufflement, la faiblesse, un sentiment d'indigestion, et fatigue. Environ un quart de tous les infarctus du myocarde sont silencieux, sans douleur ?? la poitrine ou d'autres sympt??mes. Une crise cardiaque est un urgence m??dicale, et les gens souffrant de douleurs ?? la poitrine sont invit??s ?? alerter leur services m??dicaux d'urgence, parce que le traitement rapide est b??n??fique.
Les crises cardiaques sont la principale cause de d??c??s chez les hommes et les femmes partout dans le monde. Important les facteurs de risque sont pr??c??dente maladies cardio-vasculaires (telles que angine, une crise cardiaque ou pr??c??dente AVC ), plus ??g??s (en particulier les hommes de plus de 40 et les femmes de plus de 50), la consommation de tabac , des taux sanguins ??lev??s de certains lipides ( triglyc??rides, lipoprot??ines de basse densit?? ou ??mauvais cholest??rol??) et faible lipoprot??ines de haute densit?? (HDL, le ??bon cholest??rol??), le diab??te , l'hypertension art??rielle , l'ob??sit??, maladie r??nale chronique, l'insuffisance cardiaque, consommation excessive d'alcool, l'abus de certains m??dicaments (comme la coca??ne), et des niveaux ??lev??s de stress chronique.
Le traitement imm??diat pour suspicion d'infarctus du myocarde aigu comprend l'oxyg??ne, l'aspirine , et sublinguale trinitrine (famili??rement d??nomm??e nitroglyc??rine et abr??g?? NTG ou GTN). soulagement de la douleur est souvent donn??e, classique sulfate de morphine .
Le patient recevra un certain nombre de tests de diagnostic, tel qu'un ??lectrocardiogramme (ECG, ECG), un coffre X-ray et des tests sanguins pour d??tecter les ??l??vations dans marqueurs cardiaques (tests sanguins pour d??tecter l??sions du muscle cardiaque). Les marqueurs les plus souvent utilis??s sont les cr??atine kinase-MB (CK-MB) fraction et le troponine I (TNI) ou troponine T (TNT) niveaux. Sur la base de l'ECG, une distinction est faite entre ??l??vation du segment ST MI (STEMI) ou non-??l??vation du segment ST MI (NSTEMI). La plupart des cas de STEMI sont trait??s avec thrombolyse ou si possible avec intervention coronarienne percutan??e (PCI, angioplastie et l'insertion de stent), ?? condition que l'h??pital dispose d'installations pour coronarographie. NSTEMI est g??r?? avec des m??dicaments, bien que PCI est souvent effectu??e lors de l'admission ?? l'h??pital. Chez les patients qui ont de multiples blocages et qui sont relativement stables, ou, dans quelques cas d'urgence extraordinaires, la chirurgie de pontage de l'art??re coronaire bloqu??e est une option.
L'expression ??crise cardiaque?? est parfois utilis?? ?? tort pour d??crire la mort subite d'origine cardiaque, ce qui peut ou ne peut pas ??tre le r??sultat d'infarctus aigu du myocarde. Une crise cardiaque est diff??rent de, mais peut ??tre la cause de un arr??t cardiaque, qui est l'arr??t du battement de coeur, et arythmie cardiaque, un rythme cardiaque anormal. Il est ??galement distincte de insuffisance cardiaque, dans lequel l'action de pompage du c??ur est alt??r??e; infarctus du myocarde s??v??re peut conduire ?? une insuffisance cardiaque, mais pas n??cessairement.
??pid??miologie
L'infarctus du myocarde est une pr??sentation commune des une maladie cardiaque isch??mique. L'OMS estime qu'en 2002, 12,6 pour cent des d??c??s dans le monde ??taient d'une maladie cardiaque isch??mique. La cardiopathie isch??mique est la principale cause de d??c??s dans les pays d??velopp??s, mais troisi??me SIDA et infections des voies respiratoires inf??rieures dans les pays en d??veloppement.
Au Etats-Unis , les maladies du c??ur sont la principale cause de la mort, causant une meilleure mortalit?? de cancer ( malin n??oplasmes). La maladie coronarienne est responsable de 1 d??c??s sur 5 aux Etats-Unis. Certains 7.200.000 hommes et 6.000.000 femmes vivent avec une forme de maladie coronarienne. 1,2 millions de personnes souffrent d'une (nouvelle ou r??currente) attaque coronarienne chaque ann??e, et environ 40% d'entre eux meurent ?? la suite de l'attaque. Cela signifie que toutes les 65 secondes environ, un fili??res am??ricaines d'un ??v??nement coronarien.
En Inde , les maladies cardiovasculaires (MCV) est la principale cause de la mort. Les d??c??s dus ?? des maladies cardiovasculaires en Inde ??taient de 32% de tous les d??c??s en 2007 et devraient augmenter de 1,17 millions en 1990 et 1,59 millions en 2000 ?? 2.030.000 en 2010. Bien que relativement nouvelle ??pid??mie en Inde, il est rapidement devenu un important probl??me de sant?? avec les d??c??s dus aux MCV devrait doubler au cours de 1985 ?? 2015. estimations de la mortalit?? due aux maladies cardiovasculaires varient consid??rablement d'un Etat, allant de 10% dans le Meghalaya ?? 49% au Pendjab (pourcentage de tous les d??c??s). Pendjab (49%), Goa (42%), Tamil Nadu (36%) et de l'Andhra Pradesh (31%) disposent d'estimations de mortalit?? les plus ??lev??s de maladies cardiovasculaires li??es. diff??rences entre les ??tats-sages sont en corr??lation avec la pr??valence des facteurs de risque alimentaires sp??cifiques dans les Etats. Exercice physique mod??r?? est associ?? ?? une incidence r??duite des maladies cardiovasculaires en Inde (ceux qui ont exercer moins de la moiti?? le risque de ceux qui ne le font pas). CVD affecte aussi des Indiens ?? un ??ge plus jeune (dans leur 30s et 40s) que ce qui est typique dans d'autres pays.
Les facteurs de risque
Les facteurs de risque pour l'ath??roscl??rose sont g??n??ralement des facteurs de risque pour l'infarctus du myocarde:
- L'??ge avanc??
- Le sexe masculin
- La consommation de tabac
- Hypercholest??rol??mie (plus pr??cis??ment hyperlipoprot??in??mie, particuli??rement ??lev?? lipoprot??ines de basse densit?? et basse lipoprot??ines de haute densit??)
- Hyperhomocyst??in??mie (haute homocyst??ine, un sang toxique acide amin?? qui est ??lev??e lorsque les apports de vitamines B2, B6, B12 et l'acide folique sont insuffisantes)
- Diab??te (avec ou sans r??sistance ?? l'insuline)
- Hypertension
- L'ob??sit?? (d??finie par un indice de masse corporelle sup??rieur ?? 30 kg / m??, ou bien par tour de taille ou rapport taille-hanche).
- Professions de stress ?? haute indice de stress sont connus pour avoir la sensibilit?? de l'ath??roscl??rose.
Beaucoup de ces facteurs de risque sont modifiables, tant de crises cardiaques peuvent ??tre ??vit??s par le maintien d'un mode de vie sain. L'activit?? physique, par exemple, est associ?? ?? un profil de risque plus faible. Facteurs de risque non modifiables comprennent l'??ge, le sexe, et l'histoire de la famille d'une attaque cardiaque pr??coce (avant l'??ge de 60), qui est consid??r?? comme refl??tant un une pr??disposition g??n??tique.
Facteurs socio-??conomiques tels que la plus courte l'??ducation et inf??rieure revenus (en particulier chez les femmes), et vivre avec un partenaire peut ??galement contribuer au risque de MI. Pour comprendre les r??sultats des ??tudes ??pid??miologiques, il est important de noter que de nombreux facteurs associ??s ?? MI m??diation leur risque par d'autres facteurs. Par exemple, l'effet de l'??ducation repose en partie sur son effet sur le revenu et ??tat civil.
Les femmes qui utilisent contraceptifs oraux combin??s ont un risque l??g??rement accru d'infarctus du myocarde, en particulier en pr??sence d'autres facteurs de risque, comme le tabagisme.
L'inflammation est connu pour ??tre une ??tape importante dans le processus de la formation de plaques d'ath??roscl??rose. Prot??ine C-r??active (CRP) est un non-sp??cifique sensible, mais marqueur pour l'inflammation. Niveaux sanguins ??lev??s de CRP, notamment mesur??es par des tests de haute sensibilit??, peuvent pr??dire le risque d'infarctus du myocarde, ainsi que la course et le d??veloppement du diab??te. En outre, certains m??dicaments pour MI pourraient ??galement r??duire les niveaux CRP. L'utilisation de haute sensibilit?? des dosages de CRP en tant que moyen de d??pistage de la population g??n??rale est d??conseill??es, mais il peut ??tre utilis?? en option ?? la discr??tion du m??decin, chez les patients qui d??j?? pr??sent avec d'autres facteurs de risque ou connue maladie de l'art??re coronaire. Que CRP joue un r??le direct dans l'ath??roscl??rose reste incertain.
L'inflammation dans la maladie parodontale peut ??tre li?? de maladie coronarienne, et depuis parodontite est tr??s commun, cela pourrait avoir de grandes cons??quences pour sant?? publique. Des ??tudes s??rologiques de mesure d'anticorps contre les niveaux typiques parodontite causant bact??ries ont constat?? que ces anticorps ??taient plus pr??sents chez les sujets atteints de maladie coronarienne. La parodontite tend ?? augmenter les niveaux de CRP dans le sang, fibrinog??ne et cytokines; Ainsi, la parodontite peut m??dier son effet sur le risque MI par d'autres facteurs de risque. La recherche pr??clinique sugg??re que les bact??ries parodontales peuvent favoriser l'agr??gation des les plaquettes et favoriser la formation de cellules de la mousse. Un r??le pour les bact??ries parodontales sp??cifiques a ??t?? sugg??r??, mais reste ?? ??tablir.
Calcium d??p??t est une autre partie de la formation de plaques d'ath??roscl??rose. Les d??p??ts de calcium dans les art??res coronaires peuvent ??tre d??tect??s avec Tomodensitom??trie. Plusieurs ??tudes ont montr?? que le calcium coronaire peut fournir des informations de pr??diction au-del?? de celle des facteurs de risque classiques.
Calvitie, les cheveux grisonnants, une diagonale lobe de l'oreille pli et ??ventuellement d'autres caract??ristiques de la peau sont des facteurs de risque ind??pendants de MI. Leur r??le reste controvers??; un d??nominateur commun de ces signes et le risque d'infarctus du myocarde est cens??, ??ventuellement g??n??tique.
Physiopathologie
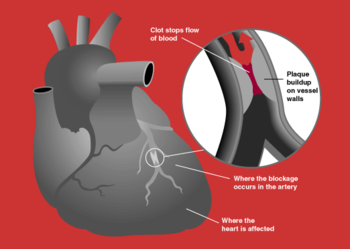
Infarctus aigu du myocarde se r??f??re ?? deux sous-types de le syndrome coronarien aigu, ?? savoir la non-ST ??lev?? d'infarctus du myocarde avec ST ??lev?? et l'infarctus du myocarde, qui sont le plus souvent (mais pas toujours) une manifestation de maladie de l'art??re coronaire. L'??v??nement d??clencheur le plus commun est la rupture d'une ath??roscl??rose la plaque dans une art??re coronaire ??picardique, ce qui conduit ?? une cascade de coagulation, conduisant parfois ?? une occlusion totale de l'art??re. L'ath??roscl??rose est l'accumulation progressive de cholest??rol et de tissu fibreux dans les plaques dans la paroi du art??res (dans ce cas, le art??res coronaires), g??n??ralement sur plusieurs d??cennies. sang colonne irr??gularit??s visibles ?? l'angiographie refl??tent art??re lumi??re r??tr??cissement ?? la suite de d??cennies de faire avancer l'ath??roscl??rose. Les plaques peuvent devenir instable, rupture, et de promouvoir en outre un thrombus (caillot de sang) qui obstrue l'art??re; cela peut se produire en quelques minutes. Quand une plaque assez grave rupture se produit dans le syst??me vasculaire coronaire, elle conduit ?? un infarctus du myocarde (n??crose du myocarde en aval).
Si d??ficience du flux sanguin vers le c??ur dure assez longtemps, il d??clenche un processus appel?? la cascade isch??mique; les cellules cardiaques meurent (principalement par n??crose) et ne repoussent pas. Un collag??ne formes de cicatrice ?? sa place. Des ??tudes r??centes indiquent qu'une autre forme de mort cellulaire appel?? apoptose joue ??galement un r??le dans le processus de l??sions tissulaires ?? la suite de l'infarctus du myocarde. En cons??quence, le c??ur du patient sera endommag?? de fa??on permanente. Ce tissu cicatriciel met ??galement le patient ?? risque d'arythmies pouvant mettre la vie en danger, et peut r??sulter en la formation d'une an??vrisme ventriculaire qui peut se rompre avec des cons??quences catastrophiques.
Tissu cardiaque bless??s m??ne impulsions ??lectriques plus lentement que le tissu cardiaque normal. La diff??rence de vitesse de conduction entre le tissu l??s?? et peut d??clencher indemne rentr??e ou une boucle de r??troaction que l'on croit ??tre la cause de nombreuses arythmies mortelles. Le plus grave de ces arythmies est une fibrillation ventriculaire (V-Fib / VF), un rythme extr??mement rapide et chaotique c??ur qui est la principale cause de mort subite cardiaque. Un autre arythmie mena??ant de vie est tachycardie ventriculaire (V-Tach / VT), ce qui peut ou ne peut pas causer la mort subite d'origine cardiaque. Cependant, tachycardie ventriculaire se traduit g??n??ralement par des rythmes cardiaques rapides qui emp??chent le coeur de pomper le sang efficacement. Le d??bit cardiaque et la pression art??rielle peuvent tomber ?? des niveaux dangereux, ce qui peut entra??ner d'autres l'isch??mie et l'extension de l'infarctus coronarien.
Le d??fibrillateur cardiaque est un dispositif qui a ??t?? sp??cifiquement con??u pour mettre fin ?? ces arythmies potentiellement mortelles. L'appareil fonctionne en d??livrant un choc ??lectrique au patient afin de d??polariser une masse critique du muscle cardiaque, en vigueur " red??marrage "le coeur. Ce traitement est fonction du temps, et les chances de succ??s baisse de d??fibrillation rapide apr??s le d??but de l'arr??t cardiorespiratoire.
D??clencheurs
taux de crise cardiaque sont plus ??lev??s en association avec l'effort intense, que ce soit stress psychologique ou l'effort physique, surtout si l'effort est plus intense que l'individu effectue habituellement. Quantitativement, la p??riode d'exercice intense et r??cup??ration ult??rieure est associ?? ?? environ 6 fois plus rapidement infarctus du myocarde (par rapport aux autres d??lais plus souples) pour les personnes qui sont physiquement tr??s en forme. Pour ceux en mauvaise condition physique, le diff??rentiel de taux est plus de 35 fois plus ??lev??e. Un m??canisme de ce ph??nom??ne observ?? est la pression de l'impulsion art??rielle ??tirements et relaxation des art??res augmente avec chaque battement de c??ur qui, comme cela a ??t?? observ?? avec ??chographie intravasculaire, augmente m??canique "contrainte de cisaillement" sur ath??romes et la probabilit?? de rupture de la plaque.
Infection s??v??re aigu??, comme la pneumonie , peuvent d??clencher des infarctus du myocarde. Un lien plus controvers??e est celle entre l'infection de pneumoniae de Chlamydophila et l'ath??roscl??rose. Bien que cet organisme intracellulaire a ??t?? d??montr??e dans les plaques d'ath??roscl??rose, la preuve est pas de d??terminer si elle peut ??tre consid??r??e comme un facteur causal. Le traitement avec des antibiotiques chez les patients souffrant d'ath??roscl??rose prouv??e n'a pas d??montr?? une diminution du risque de crises cardiaques ou d'autres maladies vasculaires coronaires.
Il existe une association d'une augmentation de l'incidence d'infarctus du myocarde dans les heures de la matin??e. Certains chercheurs ont constat?? que la capacit?? des plaquettes ?? se agr??ger varie selon un rythme circadien, m??me se ils ne ont pas prouv?? causalit??. Certains chercheurs ??mettent l'hypoth??se que cette augmentation de l'incidence peut ??tre li??e ?? la variation circadienne de la production de cortisol affecter les concentrations de diverses cytokines et d'autres m??diateurs de l'inflammation.
Classification
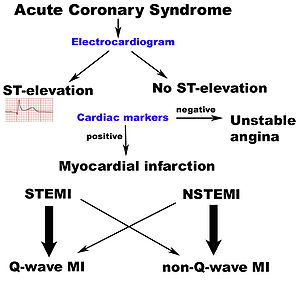
Infarctus aigu du myocarde est un type de le syndrome coronarien aigu, qui est le plus souvent (mais pas toujours) une manifestation de maladie de l'art??re coronaire. Les syndromes coronariens aigus comprennent ??l??vation du segment ST infarctus du myocarde (STEMI), non-d??calage du segment ST infarctus du myocarde (NSTEMI), et angor instable (UA).
En fonction de l'emplacement de l'obstruction dans le circulation coronaire, diff??rentes zones du c??ur peuvent se blesser. En utilisant le termes anatomiques de l'emplacement correspondant ?? des zones perfus??s par les grandes art??res coronaires, on peut d??crire ant??rieure, inf??rieur, lat??ral, apicale, septale, post??rieure, et infarctus du ventricule droit (et des combinaisons, comme anteroinferior, ant??rolat??rale, et ainsi de suite). Par exemple, une occlusion de la descendante ant??rieure gauche art??re coronaire (DAL) se traduira par une paroi ant??rieure infarctus du myocarde. Infarctus de la paroi lat??rale sont caus??s par l'occlusion de la art??re coronaire circonflexe gauche (LCx) ou de ses branches marginales obliques (ou m??me les grandes branches diagonales de la DAL.) Tant mur et mur post??rieur inf??rieurs infarctus peut ??tre caus??e par l'occlusion soit du art??re coronaire droite ou l'art??re circonflexe gauche, selon lequel alimente le post??rieure art??re. Ventriculaire droite murales infarctus sont ??galement caus??s par droit occlusion de l'art??re coronaire.
Une autre distinction est de savoir si un MI est subendocardique, affectant seulement la troisi??me int??rieure ?? la moiti?? du muscle cardiaque, ou transmurale, endommageant (presque) toute la paroi du coeur. La partie interne du muscle cardiaque est plus vuln??rable ?? la p??nurie d'oxyg??ne, parce que les art??res coronaires courent vers l'int??rieur de la ?? l'??picarde endocarde, et parce que le flux sanguin ?? travers le muscle cardiaque est entrav??e par la la contraction cardiaque.
Le phrases du myocarde transmural et sous-endocardique ont ??t?? pr??c??demment consid??r??s comme synonymes avec onde Q et sans onde Q infarctus du myocarde, respectivement, bas?? sur la pr??sence ou l'absence d'ondes Q de l'ECG. Il a ??t?? montr?? depuis qu'il n'y a pas clairement la corr??lation entre la pr??sence d'ondes Q avec un infarctus transmural et l'absence d'ondes Q avec un infarctus sous-endocardique, mais ondes Q sont associ??s avec de plus grandes infarctus, tandis que l'absence d'ondes Q est associ??e ?? petits infarctus. La pr??sence ou l'absence d'ondes Q a ??galement une importance clinique, avec une am??lioration des r??sultats associ??s ?? un manque d'ondes Q.
Sympt??mes
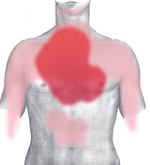
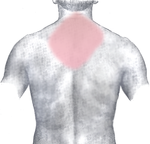
L'apparition des sympt??mes dans l'infarctus du myocarde (MI) est g??n??ralement progressive, sur plusieurs minutes, et rarement instantan??e. La douleur thoracique est le sympt??me le plus courant de l'infarctus du myocarde aigu et est souvent d??crite comme une sensation de serrement, de pression ou compression. La douleur thoracique en raison de isch??mie (manque de sang et par cons??quent l'alimentation en oxyg??ne) du muscle cardiaque est appel??e angine de poitrine. La douleur irradie le plus souvent vers la gauche bras, mais peut aussi irradier vers le bas m??choire, cou, bras droit, arri??re, et ??pigastre, o?? il peut imiter br??lures d'estomac. Le signe de Levine, dans lequel le patient localise sa douleur ?? la poitrine en serrant son poing sur le sternum, a classiquement ??t?? pens?? pour ??tre un facteur pr??dictif de la douleur thoracique cardiaque, m??me si une ??tude observationnelle prospective a montr?? qu'il avait une valeur pr??dictive positive pauvres.
Essoufflement ( dyspn??e) se produit lorsque les dommages ?? la limite le coeur sortie de la ventricule gauche, ce qui provoque insuffisance ventriculaire gauche et cons??quente ??d??me pulmonaire. D'autres sympt??mes incluent diaphor??se (une forme excessive de la transpiration), la faiblesse, ??tourdissements, naus??es, des vomissements, et palpitations. Ces sympt??mes sont probablement induites par une hausse massive des catecholamines ?? partir de la syst??me nerveux sympathique qui se produit en r??ponse ?? la douleur et les anomalies h??modynamiques qui r??sultent d'un dysfonctionnement cardiaque. Perte de conscience (en raison de la perfusion c??r??brale insuffisante et choc cardiog??nique) et m??me mort subite (souvent en raison du d??veloppement de la fibrillation ventriculaire) peut se produire dans l'infarctus du myocarde.
Les femmes ??prouvent souvent des sympt??mes nettement diff??rentes des hommes. Les sympt??mes les plus communs de MI chez les femmes comprennent la dyspn??e, la faiblesse et fatigue. Fatigue, troubles du sommeil, et dyspn??e ont ??t?? rapport??s comme des sympt??mes survenant fr??quemment, ce qui peut se manifester aussi longtemps que un mois avant l'??v??nement isch??mique manifest?? cliniquement r??elle. Chez les femmes, douleurs ?? la poitrine peut ??tre moins pr??dictive de coronarienne isch??mie que chez les hommes.
Environ la moiti?? de tous les patients MI ont connu des sympt??mes d'alerte tels que des douleurs ?? la poitrine avant l'infarctus.
Environ un quart de tous les infarctus du myocarde sont silencieux, sans douleur ?? la poitrine ou d'autres sympt??mes. Ces cas peuvent ??tre d??couverts plus tard ??lectrocardiogrammes ou ?? l'autopsie sans ant??c??dents de plaintes connexes. Un cours silencieuse est plus fr??quente dans le personnes ??g??es, chez les patients atteints de diab??te sucr?? et apr??s la transplantation cardiaque, probablement parce que le c??ur du donneur ne est pas connect?? ?? l'h??te de nerfs. Chez les diab??tiques, les diff??rences de seuil de la douleur, neuropathie autonome et psychologiques facteurs ont ??t?? cit??s comme explications possibles de l'absence de sympt??mes.
Tout groupe de sympt??mes compatibles avec une interruption soudaine de l'??coulement de sang vers le c??ur sont appel??es un syndrome coronarien aigu.
Le Le diagnostic diff??rentiel inclut les autres causes catastrophiques des douleurs ?? la poitrine, comme embolie pulmonaire, dissection aortique, ??panchement p??ricardique provoquant tamponnade cardiaque, pneumothorax sous tension, et rupture de l'??sophage.
Diagnostic
Le diagnostic de l'infarctus du myocarde est effectu?? par l'int??gration de l'historique de la maladie et la pr??sentation de l'examen physique avec ??lectrocardiogramme et conclusions marqueurs cardiaques ( des analyses de sang pour muscle cardiaque cellule dommages). Un coronarographie permet la visualisation des r??tr??cissements ou des obstructions sur les vaisseaux du c??ur, et des mesures th??rapeutiques peut suivre imm??diatement. ?? l'autopsie, un pathologiste peut diagnostiquer un infarctus du myocarde sur la base anatomopathologique.
Un radiographie pulmonaire et des tests sanguins de routine peuvent indiquer des complications ou des facteurs d??clenchants et sont souvent effectu?? ?? l'arriv??e ?? un service d'urgence. Nouveaux anomalies r??gionales de mouvement de la paroi sur une ??chocardiogramme sont ??galement suggestive d'un infarctus du myocarde. Echo peut ??tre effectu??e dans les cas ??quivoques par le cardiologue sur appel. Chez les patients stables dont les sympt??mes ont r??solu par le moment de l'??valuation, techn??tium-99m 2-m??thoxyisobutylisonitrile (99m MIBI) ou le chlorure de thallium-201 peut ??tre utilis?? dans m??decine nucl??aire pour visualiser les zones de r??duction du flux sanguin en conjonction avec le stress physiologique ou pharmocologic. Le thallium peut ??galement ??tre utilis?? pour d??terminer la viabilit?? des tissus, distinguer si myocarde non fonctionnel est r??ellement mort ou simplement dans un ??tat d'hibernation ou d'??tre ??tourdis.
Les crit??res diagnostiques
Crit??res de l'OMS ont ??t?? classiquement utilis?? pour diagnostiquer MI; un patient est diagnostiqu?? avec un infarctus du myocarde si deux (probable) ou trois (d??finitive) des crit??res suivants sont satisfaits:
- L'histoire clinique de Type isch??mique douleurs ?? la poitrine qui dure plus de 20 minutes
- Les changements dans les trac??s d'ECG en s??rie
- Ascension et la chute des biomarqueurs cardiaques s??riques tels que fraction cr??atine kinase-MB et troponine
Les crit??res de l'OMS ont ??t?? affin??s en 2000 pour donner plus d'importance aux biomarqueurs cardiaques. Selon les nouvelles directives, un cardiaque troponine hausse accompagn??s soit par des sympt??mes typiques, ondes Q pathologiques, ST ??l??vation ou de d??pression ou d'intervention coronarienne sont diagnostique de MI.
Examination physique
L'aspect g??n??ral des patients peut varier en fonction des sympt??mes pr??sent??s; le patient peut ??tre ?? l'aise, ou agit?? et en d??tresse s??v??re avec une augmentation de la la fr??quence respiratoire. Un cool et peau p??le est commun et des points ?? vasoconstriction. Certains patients ont de la fi??vre (38-39 ?? C). Bas grade pression art??rielle peut ??tre ??lev??e ou diminu??, et la impulsion peut ??tre devenir irr??guli??re.
Si l'insuffisance cardiaque se ensuit, ??lev??e pression veineuse jugulaire et reflux h??pato ou gonflement des jambes en raison de p??riph??rique oed??me peuvent ??tre trouv??s sur l'inspection. Rarement, un renflement cardiaque avec un rythme diff??rent du rythme d'impulsion peut ??tre ressenti sur Examen pr??cordiale. Diverses anomalies peuvent ??tre trouv??es sur auscultation, tel qu'un troisi??me et un quatri??me son c??ur, souffle systolique, division paradoxale de la deuxi??me bruit du c??ur, un frottement p??ricardique et r??les plus le poumon.
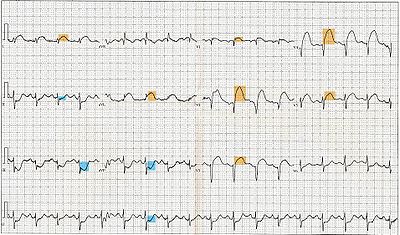
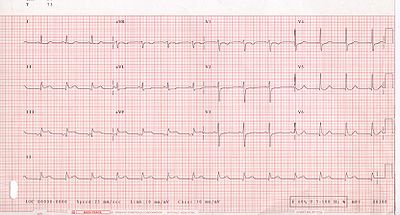
??lectrocardiogramme
Le but principal de la ??lectrocardiogramme est de d??tecter isch??mie ou des blessures coronarien aigu en plein symptomatique populations aux services d'urgence. Cependant, le 12 d??rivations standard ECG a plusieurs limites. Une ECG repr??sente un bref ??chantillon dans le temps. Parce syndromes isch??miques instables ont en ??volution rapide offre par rapport ?? caract??ristiques de la demande, un seul ECG peut ne pas repr??senter exactement l'image enti??re. Il est donc souhaitable d'obtenir de s??rie 12 ECG plomb, en particulier si le premier ECG est obtenu lors d'un ??pisode sans douleur. Sinon, beaucoup les services d'urgence et centres de la douleur ?? la poitrine utilisent des ordinateurs capables de la surveillance continue du segment ST. L'ECG 12 d??rivations standard aussi ne examine pas directement la parois du ventricule droit, et est relativement pauvre ?? examiner la base post??rieure et lat??rales de la ventricule gauche. En particulier, l'infarctus du myocarde aigu dans la distribution de l'art??re circonflexe est susceptible de produire un ECG non diagnostique. L'utilisation de l'ECG suppl??mentaire conduit comme du c??t?? droit conduit V3R et V4R et post??rieure conduit V7, V8 et V9 peut am??liorer la sensibilit?? pour ventricule droit et l'infarctus du myocarde post??rieur. En d??pit de ces limites, l'ECG ?? 12 d??rivations se trouve au centre de la stratification des risques pour le patient avec suspicion d'infarctus du myocarde aigu. Erreurs d'interpr??tation sont relativement commune, et l'incapacit?? ?? identifier les caract??ristiques ?? risque ??lev?? a un effet n??gatif sur la qualit?? des soins aux patients.
Le 12 d??rivation ECG est utilis??e pour classer les patients en trois groupes:
- ceux avec ??l??vation du segment ST ou un nouveau bloc de branche (suspicion de l??sion aigu?? et un candidat possible pour la th??rapie de reperfusion aigu?? avec thrombolytiques ou primaire PCI),
- ceux qui d??pression du segment ST ou inversion de l'onde T (suspecte pour isch??mie), et
- ceux avec un ECG dite non diagnostique ou normale.
Un ECG normal ne exclut pas infarctus aigu du myocarde. Parfois, la premi??re pr??sentation de l'infarctus du myocarde aigu est l'onde T suraigu, qui est trait?? de la m??me que l'??l??vation du segment ST. En pratique, cela est rarement vu, car il ne existe que pour 2-30 minutes apr??s le d??but de l'infarctus. Vagues suraigu T doivent ??tre distingu??s des vagues pointus T associ??s ?? hyperkali??mie. Les lignes directrices actuelles pour le diagnostic ECG d'infarctus aigu du myocarde ont besoin d'au moins 1 mm (0,1 mV) d'??l??vation du segment ST dans les d??rivations des membres, et au moins 2 mm altitude dans les d??rivations pr??cordiales. Ces ??l??vations doivent ??tre pr??sents dans les d??rivations anatomiquement contigus. (I, aVL, V5, V6 correspondent ?? la paroi lat??rale; V1-V4 correspond ?? la paroi ant??rieure, II, III, aVF correspondent ?? la paroi inf??rieure.) Ce crit??re est probl??matique, cependant, comme l'infarctus du myocarde aigu ne est pas le plus cause fr??quente d'??l??vation du segment ST dans patients souffrant de douleurs ?? la poitrine. Plus de 90% des hommes en bonne sant?? ont au moins 1 mm (0,1 mV) d'??l??vation du segment ST dans au moins une d??rivation pr??cordiale. Le clinicien doit donc ??tre bien vers?? dans la reconnaissance de la soi-disant imite ECG de l'infarctus du myocarde aigu, qui comprennent hypertrophie ventriculaire gauche, gauche bloc de branche, rythme stimul??, repolarisation pr??coce, p??ricardite, hyperkali??mie, et an??vrisme ventriculaire.
Gauche bloc de branche et stimulation interf??re avec le diagnostic ??lectrocardiographique de l'infarctus aigu myocadial en faisant du segment ST ininterpr??table. La enqu??teurs GUSTO Sgarbossa et al. mis au point un ensemble de crit??res pour identifier infarctus aigu du myocarde en pr??sence de gauche bloc de branche et de rythme stimul??. Ils comprennent concordantes secteur ??l??vation du segment ST> 1 mm (0,1 mV), discordante secteur ??l??vation du segment ST> 5 mm (0,5 mV), et concordantes d??pression du segment ST dans les d??rivations pr??cordiales gauche. La pr??sence de changements r??ciproques sur l'ECG ?? 12 d??rivations peut aider ?? distinguer le vrai infarctus aigu du myocarde des imite d'infarctus du myocarde aigu. Le contour du segment ST peut ??galement ??tre utile, avec un convexe droite ou vers le haut (non-concave) du segment ST favorisant le diagnostic de l'infarctus du myocarde aigu.
La constellation de cordons avec ??l??vation du segment ST permet au clinicien d'identifier quelle r??gion du c??ur est bless??, qui ?? son tour permet de pr??dire la soi-disant art??re coupable.
| Vis?? mur | Conduit Affichage ??l??vation du segment ST | Conduit Affichage r??ciproque d??pression du segment ST | Art??re coupable Susceptible |
|---|---|---|---|
| Septal | V 1, V 2 | Aucun | Gauche interventriculaire ant??rieure (LAD) |
| Ant??rieur | V 3, V 4 | Aucun | Gauche interventriculaire ant??rieure (LAD) |
| Ant??roseptal | V 1, V 2, V 3, V 4 | Aucun | Gauche interventriculaire ant??rieure (LAD) |
| Ant??rolat??rale | V 3, V 4, V 5, V 6, I, aVL | II, III, aVF | Gauche interventriculaire ant??rieure (LAD), Circonflexe (LCX), ou Obtus marginale |
| Vaste ant??rieure (Parfois appel?? ant??roseptal avec extension lat??rale) | V 1, V 2, V 3, V 4, V 5, V 6, I, aVL | II, III, aVF | Art??re coronaire principale gauche (LCA) |
| Inf??rieur | II, III, aVF | I, aVL | Art??re coronaire droite (RCA) ou circonflexe (LCX) |
| Lat??rale | Je AVL, V 5, V 6 | II, III, aVF | Circonflexe (LCX) ou Obtus marginale |
| Post??rieure (G??n??ralement associ?? ?? Inf??rieur ou lat??ral, mais peut ??tre isol??) | V 7, V 8, V 9 | V 1, V 2, V 3, V 4 | Post??rieure d??croissant (PDA) (branche de la RCA ou Circonflexe (LCX)) |
| Ventriculaire droite (G??n??ralement associ?? ?? Inf??rieur) | II, III, aVF, V 1, V 4 R | I, aVL | Art??re coronaire droite (RCA) |
Comme l'infarctus du myocarde ??volue, il peut y avoir perte de hauteur de l'onde R et le d??veloppement d'ondes Q pathologiques (d??fini comme Q vagues plus profond que 1 mm et plus large que 1 mm.) T inversion de l'onde peut persister pendant des mois ou m??me de fa??on permanente apr??s un infarctus du myocarde aigu . En r??gle g??n??rale, cependant, la vague de T r??cup??re, laissant une onde Q pathologique reste la seule preuve que l'infarctus aigu du myocarde se est produite.
Marqueurs cardiaques
Marqueurs cardiaques ou des enzymes cardiaques sont des prot??ines de tissu cardiaque dans le sang. Ces prot??ines sont lib??r??es dans la circulation sanguine lors de dommages au coeur se produit, comme dans le cas d'un infarctus du myocarde. Jusqu'aux ann??es 1980, les enzymes SGOT et LDH ont ??t?? utilis??s pour ??valuer le dommage cardiaque. Puis il a ??t?? constat?? que l'??l??vation disproportionn??e de la sous-type de l'enzyme MB cr??atine kinase (CK) ??tait tr??s sp??cifique pour une l??sion du myocarde. Les directives actuelles sont g??n??ralement en faveur de troponine sous-unit??s I ou T, qui sont tr??s sp??cifique pour le muscle cardiaque et sont pens??s pour lever avant blessure permanente d??veloppe. Troponines ??lev??es dans le r??glage de la douleur thoracique peut pr??dire avec pr??cision une forte probabilit?? d'un infarctus du myocarde dans un proche avenir. De nouveaux marqueurs tels que glycog??ne phosphorylase isoenzyme BB sont sous enqu??te.
Le diagnostic de l'infarctus du myocarde n??cessite deux des trois composants (histoire, ECG, et enzymes). Lorsque des dommages au coeur se produit, les niveaux de marqueurs cardiaques augmentent au fil du temps, ce est pourquoi des tests sanguins pour eux sont prises sur une p??riode de 24 heures. Parce que ces taux d'enzymes ne sont pas ??lev??s imm??diatement apr??s une crise cardiaque, les patients pr??sentant des douleurs ?? la poitrine sont g??n??ralement trait??s avec l'hypoth??se que un infarctus du myocarde est produite puis ??valu?? pour un diagnostic plus pr??cis.
Angiographie
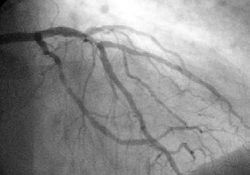
Dans les cas difficiles ou dans des situations o?? une intervention pour restaurer le flux sanguin est appropri??, coronarienne L'angiographie peut ??tre effectu??e. Un cath??ter est ins??r?? dans une art??re (g??n??ralement le art??re f??morale) et pouss?? les vaisseaux irriguant le c??ur. Un colorant radio-opaque est administr?? par le cath??ter et une s??quence de rayons X (fluoroscopie) est effectu??e. Obstru?? ou r??tr??cissement des art??res peuvent ??tre identifi??s, et angioplastie appliqu??e comme une mesure th??rapeutique (voir ci-dessous). Angioplastie exige une grande comp??tence, en particulier dans les situations d'urgence. Elle est r??alis??e par un m??decin form?? ?? cardiologie interventionnelle.
Histopathologie
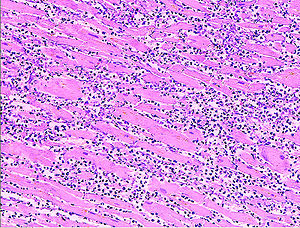
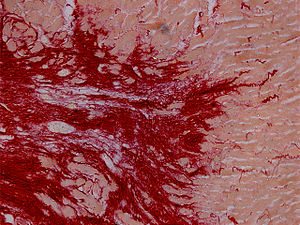
L'examen histopathologique du c??ur peut r??v??ler myocarde lors de l'autopsie. Sous le microscope, l'infarctus du myocarde pr??sente comme une zone circonscrite isch??mique, de coagulation n??crose (mort cellulaire). L'examen macroscopique, l'infarctus ne est pas identifiable dans les 12 premi??res heures.
Bien que les changements ant??rieurs peuvent ??tre discern??es aide microscopie ??lectronique, l'un des premiers changements sous un microscope normale sont des fibres dites ondul??es. Ensuite, le myocyte cytoplasme devient plus ??osinophile (rose) et les cellules perdent leurs stries transversales, avec des changements typiques et ??ventuellement la perte de la noyau de la cellule. L'interstitium ?? la marge de la zone infarcie est initialement infiltr?? avec neutrophiles, puis avec lymphocytes et macrophages, qui phagocytose (??manger??) les d??bris des myocytes. La zone nécrosée est entouré et progressivement envahi par le tissu de granulation, qui remplacera l'infarctus avec un (fibreuse collagène) cicatrice (qui sont des étapes typiques dans la cicatrisation des plaies). L'espace interstitiel (l'espace entre l'extérieur des cellules des vaisseaux sanguins) peuvent être infiltrés de les globules rouges.
Ces caractéristiques peuvent être reconnues dans les cas où la perfusion n'a pas été rétablie; infarctus reperfusés peuvent avoir d'autres caractéristiques, telles que la bande nécrose de contraction.
Premiers secours
Comme l'infarctus du myocarde est une urgence médicale commune, les signes sont souvent une partie decours de premiers secours. Le principes d'action d'urgence sont également applicables dans le cas d'infarctus du myocarde.
Défibrillation externe automatique (AED)
Depuis la publication de données montrant que la disponibilité de défibrillateurs externes automatisés (DEA) dans les lieux publics peut augmenter considérablement les chances de survie, beaucoup d'entre eux ont été installés dans les bâtiments publics, les transports publics et dans les véhicules d'urgence non-ambulance (par exemple la police les voitures et les camions de pompiers). DEA analyser le rythme cardiaque et de déterminer si le rythme se prête à la défibrillation ("traitable"), comme dans la tachycardie ventriculaire et fibrillation ventriculaire.
Les services d'urgence
Services médicaux d'urgence (SMU) Les systèmes varient considérablement dans leur capacité à évaluer et à traiter les patients avec suspicion d'infarctus du myocarde aigu. Certains offrent aussi peu que les premiers secours et la défibrillation précoce. D'autres emploient les ambulanciers paramédicaux hautement qualifiés avec une technologie sophistiquée et des protocoles avancés. L'accès rapide à EMS est favorisée par un système actuellement disponible pour 90% de la population des États-Unis 9-1-1. La plupart sont capables de fournir de l'oxygène , l'accès IV, sublinguale nitroglycérine, de la morphine , et l'aspirine . Certains sont capables de fournir un traitement thrombolytique dans le contexte préhospitalier.
Avec PCI primaire apparaît comme le traitement de choix pour élévation du segment ST infarctus du myocarde, EMS peut jouer un rôle clé dans la réduction porte à ballonnet intervalles (le temps de la présentation à l'hôpital ER à la restauration du débit coronarien de l'artère) en effectuant une 12 dérivations ECG sur le terrain et utiliser ces informations pour trier le patient au centre médical le plus approprié. En outre, la 12 dérivation ECG peut être transmise à l'hôpital de réception, ce qui permet l'enregistrement des décisions temps à effectuer avant l'arrivée du patient. Cela peut inclure une «alerte cardiaque» ou «alerte STEMI" qui appelle au personnel de service dans les lieux où le laboratoire de cathétérisme cardiaque est pas ouverte 24 heures par jour. Même en l'absence d'un programme d'alerte officielle, préhospitaliers 12 ECG de plomb sont indépendamment associés à la porte réduite à intervalles de traitement dans le service des urgences.
Les premiers secours Wilderness
En secourisme en milieu sauvage, une éventuelle attaque cardiaque justifie l'évacuation par les moyens les plus rapides disponibles, y compris EVASAN, même dans les étapes premières ou précurseurs. Le patient sera incapable d'être rapidement effort supplémentaire et doivent être effectués.
Voyage en avion
Du personnel certifié voyageant par avion commercial peuvent être en mesure d'aider un malade MI en utilisant le bord trousse de premiers soins, qui peut contenir certains médicaments cardiaques (tels que la trinitrine pulvérisation, l'aspirine , ou des analgésiques opioïdes), d'un DEA et d'oxygène . Les pilotes peuvent détourner le vol pour atterrir à un aéroport à proximité. moniteurs cardiaques sont introduits par certaines compagnies aériennes, et ils peuvent être utilisés à la fois par de bord et les médecins basés au sol.
Traitement
Une crise cardiaque est un urgence médicale qui exige à la fois une attention immédiate et l'activation du services m??dicaux d'urgence. Le but ultime de la gestion dans la phase aiguë de la maladie est de récupérer autant que possible myocarde et éviter d'autres complications. Comme le temps passe, le risque de dommages aux muscle cardiaque augmente; d'où l'expression que dans l'infarctus du myocarde, «le temps est musculaire," et le temps perdu est perdu musculaire.
Les traitements se peuvent avoir des complications. Si les tentatives de rétablir la circulation du sang sont initiées après une période critique de quelques heures seulement, le résultat est reperfusion à la place de l'amélioration. D'autres modalités de traitement peuvent également provoquer des complications; l'utilisation des antithrombotiques par exemple porte un risque accru de saignement .
Première ligne
Oxygène, l'aspirine , la trinitrine (nitroglycérine) et l'analgésie (généralement la morphine , bien que les experts font souvent valoir ce point), d'où le populaire mnémonique MONA , la morphine, l'oxygène, nitro, l'aspirine ) sont administrés dès que possible. Dans de nombreuses régions, les premiers intervenants peuvent être formés pour administrer ces avant l'arrivée à l'hôpital. La morphine est classiquement médicament soulagement de la douleur la plus pratique en raison de sa capacité à dilater les vaisseaux sanguins, ce qui facilite la circulation sanguine vers le coeur ainsi que ses propriétés de soulagement de la douleur. Cependant, la morphine peut également provoquer une hypotension (généralement dans le cadre de l'hypovolémie), et devrait être évitée dans le cas d'infarctus du ventricule droit. En outre, le procès de CROISADE également démontré une augmentation de la mortalité avec l'administration de morphine dans le cadre de NSTEMI.
Parmi les agents de première intention, que l'aspirine a été prouvée pour réduirela mortalité.
Une fois que le diagnostic de l'infarctus du myocarde est confirmée, d'autres agents pharmacologiques sont souvent donnés. Il se agit notamment bêta-bloquants, anti-coagulation (typiquement avec l'héparine), et éventuellement d'autres agents antiplaquettaires tels que le clopidogrel. Ces agents sont généralement pas commencé jusqu'à ce que le patient est évalué par un médecin de la salle d'urgence ou sous la direction d'un cardiologue. Ces agents peuvent être utilisés quelle que soit la stratégie de reperfusion qui doit être employée. Bien que ces agents peuvent diminuer la mortalité dans le cadre d'un infarctus aigu du myocarde, ils peuvent conduire à des complications et potentiellement la mort si elle est utilisée dans le cadre de mal.
Reperfusion
Le concept de reperfusion est devenue si centrale dans le traitement moderne de l'infarctus du myocarde aigu, que nous dit-on, à l'ère de reperfusion. Les patients qui présentent une suspicion d'infarctus du myocarde aigu et élévation du segment ST (STEMI) ou un nouveau bloc de branche sur le 12 plomb ECG sont présumés avoir une thrombose occlusive dans une artère coronaire épicardique. Ils sont donc des candidats pour reperfusion immédiate, soit avec un traitement thrombolytique, intervention coronarienne percutanée (PCI) ou lorsque ces traitements échouent, la chirurgie de pontage.
Bien qu'aucun agent thrombolytique parfait existe, un médicament thrombolytique idéal serait conduire à une reperfusion rapide, avoir un taux de perméabilité soutenue haute, être spécifique pour récente thrombus, être facilement et rapidement administré, créer un faible risque d'hémorragie intra-cérébrale et systémique, avoir aucune antigénicité, effets hémodynamiques indésirables, ou des interactions médicamenteuses cliniquement significatives, et être rentables. Actuellement, les agents thrombolytiques disponibles comprennent la streptokinase, l'urokinase, et l'altéplase (recombinant activateur tissulaire du plasminogène, rtPA). Plus récemment, des agents thrombolytiques une structure semblable à rtPA tels que retéplase et tenecteplase ont été utilisés. Ces nouveaux agents disposent d'efficacité au moins aussi bon que rtPA avec l'administration beaucoup plus facile. L'agent thrombolytique utilisé chez un individu particulier est basé sur la préférence institution et l'âge du patient.
En fonction de l'agent thrombolytique est utilisé, l'adjuvant anticoagulation avec de l'héparine ou de l'héparine de bas poids moléculaire peut être bénéfique. Avec TPa et agents connexes (retéplase et ténectéplase), l'héparine est nécessaire pour maintenir la perméabilité de l'artère coronaire. En raison de l'effet anticoagulant de l'épuisement du fibrinogène avec la streptokinase et l'urokinase de traitement, il est moins nécessaire là.
Hémorragie intracrânienne (ICB) et après un accident vasculaire cérébral (AVC) est un effet secondaire grave de l'utilisation thrombolytique. Le risque de ICB dépend d'un certain nombre de facteurs, y compris un épisode précédent de saignement intracrânien, l'âge de l'individu, et le régime thrombolytique qui est utilisé. En général, le risque de ICB raison de l'utilisation thrombolytique pour le traitement d'un infarctus du myocarde aigu est compris entre 0,5 et 1 pour cent.
Le traitement thrombolytique pour annuler un infarctus du myocarde est pas toujours efficace. Le degré d'efficacité d'un agent thrombolytique est fonction du temps écoulé depuis l'infarctus du myocarde a commencé, avec les meilleurs résultats se produisent si l'agent thrombolytique est utilisé dans les deux heures suivant l'apparition des symptômes. Si la personne présente plus de 12 heures après que les symptômes ont débuté, le risque de saignement intracrânien sont considérés comme plus élevés que les avantages de l'agent thrombolytique. taux de thrombolytiques de l'échec peut être aussi élevée que 20% ou plus. En cas de défaillance de l'agent thrombolytique pour ouvrir l'artère coronaire responsable de l'infarctus, le patient est alors soit traitée de façon conservatrice avec des anticoagulants et a permis de "compléter l'infarctus" ou une intervention coronarienne percutanée (PCI, voir ci-dessous) est ensuite réalisée. L'intervention coronaire percutanée dans ce cadre est connu comme «PCI de sauvetage» ou «PCI de sauvetage". Les complications hémorragiques, en particulier, sont significativement plus élevés avec le sauvetage PCI à PCI primaire due à l'action de l'agent thrombolytique.
L'intervention coronaire percutanée

L'avantage de prompte intervention, habilement réalisée coronarienne percutanée primaire par rapport au traitement thrombolytique pour élévation du segment ST infarctus aigu du myocarde est maintenant bien établi. Quand elle est réalisée rapidement par une équipe expérimentée, ICP primaire rétablit la circulation dans l'artère coupable dans plus de 95% des patients. Obstacles logistiques et économiques semblent entraver une application plus large de l'intervention coronarienne percutanée (ICP) par cathétérisme cardiaque, bien que la faisabilité de PCI régionalisé STEMI est actuellement à l'étude aux États-Unis. L'utilisation d'une intervention coronaire percutanée comme une thérapie pour annuler un infarctus du myocarde est connu comme PCI primaire. Le but de l'ICP primaire est d'ouvrir l'artère dès que possible, et de préférence dans les 90 minutes de la patiente présentant à la salle d'urgence. Ce temps est appelé le temps de porte à ballonnet. Peu d'hôpitaux peuvent fournir PCI dans l'intervalle de 90 minutes, ce qui a incité l'American College of Cardiology (ACC) à lancer un porte nationale de Balloon (D2B) Initiative en Novembre 2006. Plus de 800 hôpitaux ont rejoint l'Alliance D2B du 16 Mars, 2007.
Une réalisation particulièrement réussie d'un protocole d'ICP primaire est dans la région sanitaire de Calgary sous les auspices de l' Libin Cardiovascular Institute of Alberta. Selon ce modèle, les équipes EMS interviennent dans une urgence de transmettre électroniquement l'ECG directement à un système d'archivage numérique qui permet aux médecins et / ou des cardiologues salle d'urgence de confirmer immédiatement le diagnostic. Cela permet à-tour pour la redirection des équipes EMS aux installations prepped de mener une angioplastie de temps critique, basée sur l'analyse de l'ECG. Dans un article publié dans le Journal de l'Association médicale canadienne en Juin 2007, la mise en ??uvre de Calgary a entraîné un délai médian de traitement de 62 minutes.
Les lignes directrices actuelles aux États-Unis limitent ICP primaire dans les hôpitaux avec la chirurgie de pontage disponibles en cas d'urgence comme une sauvegarde, mais ce ne sont pas le cas dans d'autres parties du monde.
PCI primaire consiste à effectuer une coronaire angiographie pour déterminer l'emplacement anatomique de la cuve infarcting, suivie par ballonnet d'angioplastie (et souvent déploiement d'un stent intracoronaire) du segment de thrombose artérielle. Dans certains contextes, un cathéter d'extraction peut être utilisé pour tenter d'aspirer (supprimer) le thrombus avant angioplastie par ballonnet. Alors que l'utilisation de intracoronariennes stents ne améliorer les résultats à court terme dans une ICP primaire, l'utilisation de stents est très répandue en raison des taux a diminué de procédures pour traiter la resténose par rapport à l'angioplastie par ballonnet.
Le traitement adjuvant pendant l'ICP primaire comprennent intraveineuse d'héparine, l'aspirine et du clopidogrel. L'utilisation de inhibiteurs de la glycoprotéine IIb / IIIa sont souvent utilisés dans le cadre d'une ICP primaire pour réduire le risque de complications ischémiques durant la procédure. En raison du nombre d'agents antiplaquettaires et les anticoagulants utilisés pendant une ICP primaire, le risque de saignement associé à la procédure sont plus élevés que lors d'une PCI élective.
Pontage aorto-coronarien
Malgré les directives, la chirurgie de pontage d'urgence pour le traitement d'un infarctus aigu du myocarde (MI) est moins fréquente ensuite PCI ou de gestion médicale. Dans une analyse de patients aux États-Unis Registre national des infarctus du myocarde (NRMI) de Janvier 1995 à mai 2004, le pourcentage de patients avec choc cardiogénique traités avec PCI primaire est passé de 27,4% à 54,4%, tandis que l'augmentation dans le traitement PAC était seulement de 2,1% à 3,2%.
artère coronaire chirurgie de pontage d'urgence (PAC) est généralement effectuée pour traiter simultanément une complication mécanique, comme un muscle papillaire rupture, ou un défaut septal ventriculaire, avec ensueing choc cardiogénique. En simple MI, le taux de mortalité peut être élevée lorsque l'opération est effectuée immédiatement après l'infarctus. Si cette option est amusé, le patient doit être stabilisée avant la chirurgie, avec des interventions de soutien telles que l'utilisation d'une pompe à ballonnet intra-aortique. Chez les patients développant un choc cardiogénique après un infarctus du myocarde, à la fois ICP et du PAC sont les options de traitement satisfaisants, avec des taux de survie similaires.
Pontage aorto-coronarien implique une artère ou une veine du patient étant implanté à contourner les rétrécissements ou occlusions sur les artères coronaires. Plusieurs artères et les veines peuvent être utilisés, mais les greffes des artères mammaires internes ont démontré significativement meilleurs taux de perméabilité à long terme que de grandes greffes de veine saphène. Chez les patients avec deux ou plusieurs artères coronaires touchées, la chirurgie de pontage est associé à la hausse à long terme des taux de survie par rapport aux interventions percutanées. Chez les patients atteints de la maladie de vaisseau unique, la chirurgie est comparable sûre et efficace, et peut être une option de traitement dans des cas sélectionnés. Le pontage coronarien a des coûts plus élevés au départ, mais devient rentable à long terme. Une greffe de pontage chirurgical est plus invasive au départ, mais porte moins de risque de procédures récurrentes (mais ceux-ci peuvent être à nouveau mini-invasive).
La surveillance des arythmies
Les autres objectifs sont de prévenir les arythmies mortelles ou troubles de la conduction. Cela exige un suivi dans une unité de soins coronariens et de l'administration protocolised des agents anti-arythmiques. Antiarythmiques ne sont généralement donnés à des personnes souffrant d'arythmies mortelles après un infarctus du myocarde et de ne pas supprimer l' ectopie ventriculaire qui est souvent observée après un infarctus du myocarde.
Réhabilitation
La réadaptation cardiaque vise à optimiser la fonction et la qualité de vie chez les personnes atteintes d'une maladie cardiaque. Cela peut être avec l'aide d'un médecin, ou sous la forme d'un programme de réadaptation cardiaque.
L'exercice physique est une partie importante de réadaptation après un infarctus du myocarde, avec des effets bénéfiques sur le taux de cholestérol, la tension artérielle, le poids, stress et l'humeur. Certains patients ont peur d'exercer parce que cela pourrait déclencher un autre infarctus. Les patients sont stimulés à l'exercice, et ne devraient éviter certaines activités d'exercer tels que pelleter. Les autorités locales peuvent imposer des limites sur les conduite véhicules motorisés. Certaines personnes ont peur d'avoir des relations sexuelles après une crise cardiaque. La plupart des gens peuvent reprendre les activités sexuelles après 3 à 4 semaines. La quantité d'activité doit être dosé aux possibilités du patient.
La prévention secondaire
Le risque d'une récidive d'infarctus diminue avec la gestion de la pression artérielle et des changements de mode de vie strictes, principalementle sevrage tabagique, régulièred'exercice, un judicieuxalimentation pour les patients ayant une maladie cardiaque, etla limitation de la consommation d'alcool.
Les patients sont généralement commencé sur plusieurs médicaments à long terme post-IM, dans le but de prévenir les événements cardiovasculaires secondaires tels que d'autres infarctus du myocarde, insuffisance cardiaque congestive ou accident vasculaire cérébral (AVC). Sauf contre-indication, ces médicaments peuvent inclure:
- Traitement médicamenteux antiplaquettaire tel que l'aspirine et / ou clopidogrel doit être poursuivie pour réduire le risque de rupture de plaque et l'infarctus du myocarde récurrent. L'aspirine est en première ligne, en raison de son faible coût et d'efficacité comparable, avec le clopidogrel réservé pour les patients intolérants à l'aspirine. L'association du clopidogrel et de l'aspirine peut réduire davantage le risque d'événements cardiovasculaires, mais le risque d' hémorragie est augmenté.
- Bloquant Beta tels que le métoprolol ou carvédilol devrait être introduite. Celles-ci ont été particulièrement bénéfique chez les patients à haut risque tels que ceux avec dysfonction ventriculaire gauche et / ou de poursuivre cardiaques isch??mie. ??-bloquants diminuent la mortalité et de la morbidité. Ils améliorent également des symptômes d'ischémie cardiaque dans NSTEMI.
- La thérapie d'inhibiteur ACE devrait être introduite en 24-48 heures post-IM chez les patients hémodynamiquement stable de, en particulier chez les patients ayant des antécédents d'infarctus du myocarde, le diabète sucré , l'hypertension , l'emplacement antérieur de l'infarctus (évaluée par ECG), et / ou la preuve de gauche dysfonctionnement ventriculaire. Inhibiteurs de l'ECA réduisent la mortalité, le développement de l'insuffisance cardiaque, et diminuent le remodelage ventriculaire post-MI.
- Le traitement par statine a été montré pour réduire la mortalité et la morbidité post-MI. Les effets des statines peuvent être plus de leurs effets d'abaissement de LDL. Le consensus général est que les statines ont stabilisation de la plaque et de multiples autres effets («pléiotropes") qui peuvent empêcher l'infarctus du myocarde, en plus de leurs effets sur les lipides sanguins.
- Le aldostérone agent antagonisteéplérénone a été montré pour réduire davantage le risque de décès cardiovasculaire post-IM chez les patients atteints d'insuffisance cardiaque et de dysfonction ventriculaire gauche, lorsqu'il est utilisé en conjonction avec des thérapies standard au-dessus.
- Les acides gras oméga-3 , communément présents dans les poissons, ont été montrés pour réduire la mortalité post-infarctus. Bien que le mécanisme par lequel ces acides gras réduisent la mortalité est inconnue, il a été postulé que le bénéfice de survie est due à la stabilisation électrique et la prévention de la fibrillation ventriculaire. Cependant, d'autres études dans un sous-ensemble à haut risque ont pas montré une diminution nette des arythmies potentiellement mortelles en raison de oméga-3 acides gras.
Les nouvelles thérapies sous enquête
Les patients qui reçoivent un traitement de cellules souches par des injections de l'artère coronaire de cellules souches provenant de leur propre moelle osseuse après un infarctus du myocarde (IM) montrent des améliorations dans ventriculaire gauche fraction d'éjection et le volume de fin de diastole pas vu avec un placebo. Plus la taille initiale de l'infarctus, plus l'effet de la perfusion. Les essais cliniques de progéniteur cellule perfusion comme une approche de traitement pour ST elevation MI sont en cours.
Il ya actuellement 3 biomatériaux et ingénierie tissulaire approches pour le traitement de MI, mais ceux-ci sont dans un stade encore plus précoce de la recherche médicale, doivent être abordées de nombreuses questions et problèmes avant qu'ils ne peuvent être appliquées aux patients. La première consiste polymères restrictions ventriculaires gauches dans la prévention de insuffisance cardiaque. Les seconde va utiliser in vitro tissu cardiaque d'ingénierie, qui est ensuite implanté in vivo . L'approche finale implique cellules injectables et / ou un échafaudage dans le myocarde pour créer in situ tissu cardiaque d'ingénierie.
Complications
Des complications peuvent survenir immédiatement après l'attaque cardiaque (dans la phase aiguë), ou peuvent avoir besoin de temps pour se développer (un problème chronique). Après un infarctus, une complication évidente est une seconde du myocarde, ce qui peut se produire dans le domaine d'une autre artère coronaire athérosclérose, ou dans la même zone, si il ya des cellules vivantes laissés dans l'infarctus.
Insuffisance cardiaque congestive
Un infarctus du myocarde peut compromettre la fonction du c??ur comme une pompe pour la circulation, un état ??????appelé insuffisance cardiaque. Il existe différents types d'insuffisance cardiaque; gauche ou du côté droit (ou bilatérale) insuffisance cardiaque peut se produire en fonction de la partie affectée du c??ur, et il est un type faible rendement de l'échec. Si l'une des valves cardiaques est affectée, ce qui peut provoquer un dysfonctionnement, tel que la régurgitation mitrale dans le cas de l'occlusion coronaire du côté gauche qui perturbe l'approvisionnement en sang des muscles papillaires. L'incidence de l'insuffisance cardiaque est particulièrement élevée chez les patients atteints de diabète et nécessite des stratégies de gestion spéciales.
Rupture myocardique
Rupture du myocarde est plus courante trois à cinq jours après l'infarctus du myocarde, communément de faible degré, mais peut se produire un jour à trois semaines plus tard. Dans l'ère moderne de la revascularisation précoce et la pharmacothérapie intensive comme traitement pour MI, l'incidence de la rupture myocardique est d'environ 1% de tous les IM. Cela peut se produire dans les murs libres des ventricules, la cloison entre eux, les muscles papillaires, ou, moins fréquemment la oreillettes. rupture se produit en raison de la pression accrue contre les murs affaiblis des cavités cardiaques en raison de muscle cardiaque qui ne peut pas pomper le sang efficacement. La faiblesse peut aussi conduire à ventriculaire anévrisme, une dilatation localisée ou en montgolfière de la chambre cardiaque.
Les facteurs de risque pour la rupture du myocarde comprennent l'achèvement de l'infarctus (pas revascularisation effectuée), le sexe féminin, l'âge avancé, et un manque d'antécédents d'infarctus du myocarde. En outre, le risque de rupture est plus élevée chez les individus qui sont revascularisation avec un agent thrombolytique avec de PCI. La contrainte de cisaillement entre le segment d'infarctus du myocarde et normal environnant (qui peut être hypercontractile dans la période post-infarctus) en fait un nid de rupture.
Rupture est généralement un événement catastrophique qui pourrait résulter d'un processus potentiellement mortelle connue sous le nom de tamponnade cardiaque, dans laquelle le sang accumule dans le péricarde ou du coeur sac, et comprime le c??ur au point où il ne peut pas pomper efficacement. Rupture du septum intraventriculaire (le muscle séparant les ventricules gauche et droit) provoque un défaut septal ventriculaire avec dérivation du sang à travers le défaut du côté gauche du coeur sur le côté droit du c??ur, ce qui peut conduire à une insuffisance ventriculaire droite ainsi que overcirculation pulmonaire. Rupture du muscle papillaire peut aussi conduire à aiguë régurgitation mitrale et après un oedème pulmonaire et peut-être même un choc cardiogénique.
arythmie potentiellement mortelles
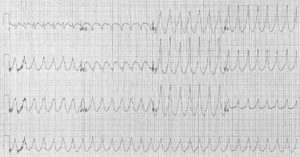
Depuis les caractéristiques électriques du changement de tissu infarci (voir section physiopathologie ), arythmies sont une complication fréquente. Le phénomène de réadmission peut causer des taux rapides cardiaques ( tachycardie ventriculaire et même une fibrillation ventriculaire), et l'ischémie dans le système de conduction électrique du c??ur peut provoquer un bloc cardiaque complet (lorsque l'impulsion du n??ud sino-auriculaire, le stimulateur cardiaque normale, ne pas atteindre les cavités cardiaques).
Péricardite
En réaction à la détérioration du muscle cardiaque, les cellules inflammatoires sont attirés. L'inflammation peut atteindre et toucher le c??ur sac. Cela se appelle péricardite. En Syndrome de Dressler, cela se produit plusieurs semaines après l'événement initial.
Choc cardiogénique
Une complication qui peut se produire dans le cadre aiguë peu après un infarctus du myocarde ou dans les semaines qui suivent, il est un choc cardiogénique. Le choc cardiogénique est défini comme un état ??????hémodynamique dans laquelle le c??ur ne peut pas produire assez d'un débit cardiaque de fournir une quantité suffisante de sang oxygéné aux tissus de l'organisme.
Bien que les données sur l'exécution des interventions sur les individus avec un choc cardiogénique est clairsemée, les données d'essai suggère un avantage de mortalité à long terme en subissant une revascularisation si la personne est âgée de moins de 75 ans et si le début de la infarctus aigu du myocarde est moins de 36 heures et l'apparition d'un choc cardiogénique est moins de 18 heures. Si le patient avec choc cardiogénique ne va pas être revascularisés, le soutien hémodynamique agressif est justifié, avec insertion d'une pompe à ballonnet intra-aortique si pas contre. Si coronarographie diagnostique ne révèle pas un blocage de coupable qui est la cause du choc cardiogénique, le pronostic est mauvais.
Pronostic
Le pronostic pour les patients atteints d'un infarctus du myocarde varie considérablement, en fonction du patient, de la maladie elle-même et le traitement donné. Utilisation de simples variables qui sont immédiatement disponibles dans la salle d'urgence, les patients avec un risque plus élevé d'issue défavorable peuvent être identifiés. Par exemple, une étude a révélé que 0,4% des patients avec un profil de risque faible était mort après 90 jours, alors que le taux de mortalité chez les patients à haut risque était de 21,1%.
Bien que les études diffèrent dans les variables identifiées, quelques-uns des plusde stratification du risque reproduites comprennent l'âge,les paramètres hémodynamiques (comme l'insuffisance cardiaque, un arrêt cardiaque lors de l'admission,systoliqueartérielle, ouune classe Killip de deux ou plus), la déviation du segment ST,le diabète, s??rum la concentration de créatinine ,une maladie vasculaire périphérique et d'élévation des marqueurs cardiaques.
Évaluation du ventricule gauche fraction d'éjection peut augmenter le pouvoir prédictif de certains modèles de stratification du risque. L'importance pronostique des ondes Q est débattue. Le pronostic est considérablement aggravée si une complication mécanique ( papillaire de rupture du muscle, l'infarctus du mur rupture libre, et ainsi de suite) devait se produire.
Il est prouvé que le taux de létalité d'infarctus du myocarde a été amélioré au fil des ans dans toutes les ethnies.
Les implications juridiques
A common law , un infarctus du myocarde est généralement une maladie , mais peut parfois être une blessure. Cela a des implications pour les régimes d'assurance sans faute telles que l'indemnisation des travailleurs. Une crise cardiaque est généralement pas couvert; Toutefois, il peut être un accident du travail si elle aboutit, par exemple, de stress émotionnel inhabituelle ou fatigue inhabituelle. En outre, dans certaines juridictions, les crises cardiaques subies par des personnes dans certaines professions telles que les agents de police peuvent être classées comme des blessures line-of-service par la loi ou la politique. Dans certains pays ou états, une personne qui a souffert d'un infarctus du myocarde peut être empêché de participer à une activité qui met la vie des autres personnes à risque, par exemple conduire une voiture, en taxi ou en avion.
