
Tuberculosis
Sab??as ...
Esta selecci??n Wikipedia est?? disponible sin conexi??n de SOS Children para su distribuci??n en el mundo en desarrollo. Visite el sitio web de Aldeas Infantiles SOS en http://www.soschildren.org/
| Tuberculosis | |
|---|---|
| Clasificaci??n y recursos externos | |
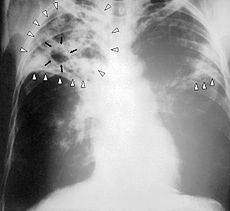 Pecho De rayos X de una persona con tuberculosis avanzada. La infecci??n en ambos pulmones se caracteriza por blancas puntas de flecha, y la formaci??n de una cavidad est?? marcado por flechas negras. | |
| CIE- 10 | La 15- La 19 |
| CIE- 9 | 010- 018 |
| OMIM | 607948 |
| DiseasesDB | 8515 |
| MedlinePlus | 000077 000624 |
| Medcenter | med / 2324 emerg / 618 radio / 411 |
| MeSH | D014376 |
Tuberculosis, MTB, o TB (abreviatura de tub??rculo Bacillus) es un com??n, y en muchos casos letal, enfermedad infecciosa causada por varias cepas de micobacterias, por lo general Tuberculosis micobacteriana. Tuberculosis ataca normalmente la pulmones, pero tambi??n puede afectar a otras partes del cuerpo. Se propaga a trav??s del aire cuando las personas que tienen una infecci??n de TB activa la tos, estornudo, o transmitir fluidos respiratorios a trav??s del aire. La mayor??a de las infecciones son asintom??ticos y latente, pero uno de cada diez infecciones latentes progresa con el tiempo a la enfermedad activa que, si no se trata, mata a m??s de 50% de los que tan infectada.
Los s??ntomas cl??sicos de infecci??n activa de TB son una tos cr??nica con te??ida de sangre esputo, fiebre , sudores nocturnos, y la p??rdida de peso (este ??ltimo dar origen al t??rmino "consumo" anteriormente prevalente). Infecci??n de otros ??rganos causa una amplia gama de s??ntomas. El diagn??stico de tuberculosis activa se basa en radiolog??a (com??nmente Las radiograf??as de t??rax), as?? como el examen microsc??pico y cultivo microbiol??gico de fluidos corporales. El diagn??stico de la TB latente se basa en la prueba de la tuberculina (TST) y / o de sangre. El tratamiento es dif??cil y requiere la administraci??n de m??ltiples antibi??ticos durante un largo per??odo de tiempo. Los contactos sociales son tambi??n examinados y tratados si es necesario. Resistencia a los antibi??ticos es un problema creciente en m??ltiples tuberculosis resistente a los medicamentos (MDR-TB), las infecciones. Prevenci??n se basa en los programas de cribado y la vacunaci??n con la bacilo vacuna Calmette-Gu??rin.
Un tercio de la poblaci??n del mundo se cree que han sido infectados con M. tuberculosis, con nuevas infecciones que se producen a un ritmo de alrededor de uno por segundo. En 2007, hab??a un estimado de 13.7 millones de casos activos cr??nicas a nivel mundial, mientras que en 2010, se estimaba que hab??a 8,8 millones de casos nuevos y 1,5 millones de muertes asociadas, que se producen principalmente en pa??ses en desarrollo. El n??mero absoluto de casos de tuberculosis ha ido disminuyendo desde 2006, y los nuevos casos han disminuido desde 2002. La distribuci??n de la tuberculosis no es uniforme en todo el planeta; alrededor del 80% de la poblaci??n en muchos pa??ses asi??ticos y africanos dan positivo en las pruebas de tuberculina, mientras que s??lo el 5-10% de la poblaci??n de Estados Unidos da positivo. M??s personas en el desarrollo de la tuberculosis contrato mundo a causa de inmunidad comprometida, en gran parte debido a las altas tasas de VIH infecci??n y el correspondiente desarrollo de SIDA .
Signos y s??ntomas
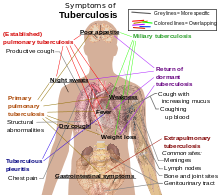
Sobre el 5-10% de los que no tienen el VIH, infectados con tuberculosis, a desarrollar la enfermedad activa durante su vida. En contraste, 30% de las personas coinfectadas con VIH desarrollan la enfermedad activa. La tuberculosis puede infectar cualquier parte del cuerpo, pero m??s com??nmente se produce en los pulmones (conocidos como tuberculosis pulmonar). TB extrapulmonar ocurre cuando la tuberculosis se desarrolla fuera de los pulmones. La tuberculosis extrapulmonar puede coexistir con TB pulmonar tambi??n. Signos y s??ntomas generales incluyen fiebre , escalofr??os, sudores nocturnos, p??rdida de apetito, p??rdida de peso, y fatiga, y significativo Tambi??n puede ocurrir acropaquia.
Pulmonar
Si una infecci??n de tuberculosis se convierte en activo, m??s com??nmente afecta a los pulmones (en aproximadamente 90% de los casos). Los s??ntomas pueden incluir dolor en el pecho y una tos prolongada producir esputo. Alrededor del 25% de la gente no puede tener ning??n s??ntoma (es decir, se mantienen "asintom??tico"). De vez en cuando, la gente puede toser sangre en peque??as cantidades, y en casos muy raros, la infecci??n puede erosionar la arteria pulmonar, lo que resulta en una hemorragia masiva ( Aneurisma de Rasmussen). La tuberculosis puede convertirse en una enfermedad cr??nica y causar graves cicatrices en los l??bulos superiores de los pulmones. Los l??bulos pulmonares superiores son m??s frecuentemente afectados por la tuberculosis que las inferiores. La raz??n de esta diferencia no est?? del todo claro. Puede deberse a un mejor flujo de aire, o para pobres los ganglios de drenaje dentro de los pulmones superiores.
Extrapulmonar
En el 15-20% de los casos activos, la infecci??n se propaga fuera de los ??rganos respiratorios, causando otros tipos de TB. Estos se denominan colectivamente como "tuberculosis extrapulmonar". TB extrapulmonar ocurre m??s com??nmente en personas inmunodeprimidas y los ni??os peque??os. En las personas con VIH, esto se produce en m??s de 50% de los casos. Sitios de infecci??n extrapulmonar notables incluyen la pleura (en pleures??a tuberculosa), la sistema nervioso central (en tuberculosa meningitis ), el sistema linf??tico (en scrofula del cuello), el sistema genitourinario (en urogenital tuberculosis), y los huesos y las articulaciones (en Enfermedad de Pott de la columna vertebral), entre otros. Cuando se disemina a los huesos, tambi??n se le conoce como "la tuberculosis ??sea". una forma de osteomielitis. A veces, estallando de un absceso tuberculoso trav??s de los resultados de la piel en la ??lcera tuberculosa. Una ??lcera procedentes de los ganglios linf??ticos cercanos infectados es indoloro, de crecimiento lento y tiene una apariencia de "piel de lavado". Una forma potencialmente m??s grave y generalizada de la tuberculosis se llama "difunde" TB, com??nmente conocido como tuberculosis miliar. TB miliar constituye alrededor del 10% de los casos extrapulmonares.
Causas
Micobacterias

La principal causa de la tuberculosis es Mycobacterium tuberculosis, una peque??a, aer??bico, no m??viles bacilo. El alto de l??pidos contenidos de este pat??geno responsable de muchas de sus caracter??sticas cl??nicas ??nicas. Ella divide cada 16 a 20 horas, que es un ritmo extremadamente lento en comparaci??n con otras bacterias, que por lo general se dividen en menos de una hora. Las micobacterias tienen una exterior bicapa lip??dica de la membrana. Si una Tinci??n de Gram se realiza, ya sea MTB manchas muy d??bilmente "Gram-positivo" o no conserva tinte como resultado de la alta l??pidos y contenido de ??cidos mic??licos de su pared celular. MTB puede soportar d??bil desinfectantes y sobrevivir en un estado seco durante semanas. En la naturaleza, la bacteria puede crecer s??lo dentro de las c??lulas de una acoger organismo, pero M. tuberculosis puede ser cultivado en el laboratorio.
Uso tinciones histol??gicas sobre muestras expectorado de flema (tambi??n llamado "esputo"), los cient??ficos pueden identificar MTB bajo una (luz) microscopio regular. Desde MTB conserva ciertas manchas, incluso despu??s de ser tratado con una soluci??n ??cida, es clasificada como una bacilo ??cido-alcohol resistentes (BAAR). Las t??cnicas m??s comunes de tinci??n ??cido-r??pida son la Tinci??n de Ziehl-Neelsen, que ti??e JFA un rojo brillante que se destaca claramente sobre un fondo azul, y el tinci??n de auramina seguido de microscop??a de fluorescencia.
El M. Complejo de la tuberculosis (MTBC) incluye otros cuatro TB causantes micobacterias: M. bovis, M. africanum, M. Canetti, y M. microti. M. africanum no est?? muy extendida, pero es una causa importante de la tuberculosis en algunas partes de ??frica. M. bovis fue una vez una causa com??n de la tuberculosis, pero la introducci??n de leche pasteurizada ha eliminado en gran medida esto como un problema de salud p??blica en los pa??ses desarrollados. M. Canetti es rara y parece limitarse al Cuerno de ??frica , aunque algunos casos se han visto en los emigrantes africanos. M. microti tambi??n es poco frecuente y se observa sobre todo en personas inmunodeficientes, aunque el prevalencia de este pat??geno posiblemente se ha subestimado significativamente.
Otras micobacterias pat??genas conocidas incluyen M. leprae, M. avium, y M. kansasii. Las dos ??ltimas especies se clasifican como " micobacterias no tuberculosas "(MNT). NTM causa ni la tuberculosis ni la lepra , pero que causan enfermedades pulmonares que se asemejan a la tuberculosis.
Factores de riesgo
Varios factores hacen que la gente sea m??s susceptible a las infecciones de tuberculosis. El factor de riesgo m??s importante a nivel mundial es el VIH ; 13% de todos los casos de tuberculosis est??n infectados por el virus. Este es un problema particular en el ??frica subsahariana , donde las tasas de VIH son altas. La tuberculosis est?? estrechamente vinculado tanto hacinamiento y la desnutrici??n , por lo que es uno de los principales enfermedades de la pobreza. Los que est??n en alto riesgo de este modo son: personas que se inyectan drogas il??citas, habitantes y trabajadores de locales donde se re??nen las personas vulnerables (por ejemplo, prisiones y refugios para desamparados), comunidades m??dicamente desfavorecidos y de los recursos de los pobres, las minor??as ??tnicas de alto riesgo, los ni??os en contacto cercano con alta -Riesgo categor??a pacientes y proveedores de atenci??n m??dica que sirve a estos clientes. La enfermedad pulmonar cr??nica es otro factor de riesgo importante - con silicosis aumenta el riesgo aproximadamente 30 veces. Los que fuman cigarrillos tienen casi el doble de riesgo de la tuberculosis que los no fumadores. Otros estados de enfermedad tambi??n pueden aumentar el riesgo de desarrollar la tuberculosis, incluyendo el alcoholismo y la diabetes mellitus (aumento de tres veces). Ciertos medicamentos, como los corticosteroides y infliximab (un anticuerpo monoclonal anti-αTNF) se est??n convirtiendo cada vez m??s importantes factores de riesgo, especialmente en el mundo desarrollado. Tambi??n hay una la susceptibilidad gen??tica, para el que a??n no est?? definido importancia global.
Mecanismo

Transmisi??n
Cuando las personas con tos tuberculosis pulmonar activa, estornudar, hablar, cantar o escupir, expulsan infecciosa gotitas de aerosol de 0,5 a 5,0 m de di??metro. Un solo estornudo puede liberar hasta 40.000 gotas. Cada una de estas gotas pueden transmitir la enfermedad, ya que la dosis infecciosa de la tuberculosis es muy bajo (la inhalaci??n de menos de 10 bacterias pueden causar una infecci??n).
Las personas con el contacto prolongado, frecuente, o cercano con personas con tuberculosis est??n particularmente en alto riesgo de infectarse, estimando una tasa de infecci??n del 22%. Una persona con tuberculosis activa, pero no tratada puede infectar a otras 10 a 15 (o m??s) personas por a??o. Transmisi??n s??lo debe ocurrir a partir de las personas con tuberculosis activa - aquellos con infecci??n latente no se cree que son contagiosos. La probabilidad de transmisi??n de una persona a otra depende de varios factores, incluyendo el n??mero de gotitas infecciosas expulsados por el transportista, la eficacia de la ventilaci??n, la duraci??n de la exposici??n, la virulencia del M. tuberculosis cepa, el nivel de inmunidad en la persona no infectada, y otros. La cascada de transmisi??n de persona a persona puede ser evitado mediante la segregaci??n efectiva aquellos con activos ("abierta") TB y ponerlos en los reg??menes de medicamentos antituberculosos. Despu??s de dos semanas de tratamiento eficaz, los sujetos con infecciones activas no resistentes generalmente no permanecen contagiosas a otras personas. Si alguien se infecta, por lo general tarda de tres a cuatro semanas antes de que la persona reci??n infectada se vuelve lo suficientemente infecciosa de transmitir la enfermedad a otros.
Patogenesia
Alrededor del 90% de los infectados con M. tuberculosis tienen infecciones asintom??ticas, TB latentes (a veces llamados ITL), con s??lo un 10% de posibilidades de vida que la infecci??n latente progresar?? a la enfermedad tuberculosa abierta y activa. En las personas con el VIH, el riesgo de desarrollar tuberculosis activa aumenta a casi el 10% anual. Si no se le da un tratamiento eficaz, la tasa de mortalidad de casos de TB activa es hasta un 66%.
Infecci??n de TB comienza cuando las micobacterias llegar a la alv??olos pulmonares, donde invaden y se replican dentro endosomas de alveolar macr??fagos. El sitio primario de infecci??n en los pulmones, conocida como la " Ghon foco ", generalmente se encuentra ya sea en la parte superior del l??bulo inferior, o la parte inferior de la l??bulo superior. Tuberculosis de los pulmones tambi??n puede ocurrir a trav??s de la infecci??n de la corriente sangu??nea. Esto se conoce como una Simon se centran y se encuentra normalmente en la parte superior del pulm??n. Esta transmisi??n hemat??gena tambi??n se puede propagar la infecci??n a los lugares m??s distantes, como los ganglios linf??ticos perif??ricos, los ri??ones, el cerebro y los huesos. Todas las partes del cuerpo pueden ser afectados por la enfermedad, aunque por razones desconocidas que rara vez afecta el coraz??n , m??sculos esquel??ticos, p??ncreas, o tiroides.
La tuberculosis se clasifica como uno de los enfermedades inflamatorias granulomatosas. Los macr??fagos, Linfocitos T, Linfocitos B, y fibroblastos est??n entre las c??lulas que se agregan para formar granulomas, con los linfocitos que rodean los macr??fagos infectados. El granuloma impide la difusi??n de las micobacterias y proporciona un entorno local para la interacci??n de las c??lulas del sistema inmune. Las bacterias en el interior del granuloma pueden llegar a ser inactiva, dando como resultado la infecci??n latente. Otra caracter??stica de los granulomas es el desarrollo de la muerte celular anormal ( necrosis) en el centro de tub??rculos. A simple vista, este tiene la textura del queso suave, blanco y se denomina caseosa necrosis.
Si las bacterias de tuberculosis puedan ingresar al torrente sangu??neo de un ??rea de tejido da??ado, se pueden extender por todo el cuerpo y crear muchos focos de infecci??n, todos los que aparecen como peque??os, tub??rculos blancos en los tejidos. Esta forma grave de la enfermedad de la tuberculosis, m??s com??n en los ni??os peque??os y las personas con VIH, se llama tuberculosis miliar. Las personas con esta TB diseminada tienen una alta tasa de mortalidad a pesar del tratamiento (aproximadamente 30%).
En muchas personas, la infecci??n crece y mengua. La destrucci??n del tejido y necrosis a menudo se equilibran con la curaci??n y fibrosis. Tejido afectado se sustituye por la cicatrizaci??n y cavidades rellenas con material de necrosis caseosa. Durante la enfermedad activa, algunas de estas cavidades est??n unidos a los conductos de aire bronquios y este material puedan expulsar. Contiene bacterias que viven, y as?? se puede propagar la infecci??n. El tratamiento con apropiados antibi??ticos mata las bacterias y permite la curaci??n a tener lugar. Al cura, las ??reas afectadas puedan ser sustituidas por tejido cicatrizal.
Diagn??stico
La tuberculosis activa
El diagn??stico de la tuberculosis activa basada meramente en los signos y s??ntomas es dif??cil, ya que es el diagn??stico de la enfermedad en los que est??n inmunosuprimidos. Un diagn??stico de la tuberculosis debe, sin embargo, ser considerado en aquellos con signos de enfermedad pulmonar o s??ntomas constitucionales que duran m??s de dos semanas. La radiograf??a de t??rax y m??ltiple cultivos de esputo para bacilos ??cido-resistentes son t??picamente parte de la evaluaci??n inicial. Ensayos de liberaci??n de interfer??n-γ y pruebas cut??neas de tuberculina son de poca utilidad en el mundo en desarrollo. IGRA tiene limitaciones similares en las personas con VIH.
El diagn??stico definitivo de la tuberculosis se realiza mediante la identificaci??n de M. tuberculosis en una muestra cl??nica (por ejemplo, esputo, pus, o una tejido biopsia). Sin embargo, el proceso de cultivo dif??cil para este organismo de crecimiento lento puede tomar de dos a seis semanas para que la sangre o esputo cultura. Por lo tanto, el tratamiento es a menudo comienza antes de que se confirmaron las culturas.
Las pruebas de amplificaci??n de ??cido nucleico y prueba de adenosina deaminasa puede permitir el diagn??stico r??pido de la tuberculosis. Estas pruebas, sin embargo, no se recomiendan, ya que rara vez alteran la forma de tratar a una persona. Los an??lisis de sangre para detectar anticuerpos no son espec??fico o sensible, por lo que no se recomiendan.
Tuberculosis latente

La Mantoux prueba de la tuberculina se utiliza a menudo para detectar personas en alto riesgo de contraer la tuberculosis. Los que han sido inmunizados previamente puede tener un resultado positivo falso. La prueba puede ser falsamente negativa en aquellos con sarcoidosis, Linfoma, el linfoma de desnutrici??n , o sobre todo, en aquellos que verdaderamente tienen tuberculosis activa. Ensayos de liberaci??n de interfer??n gamma (IGRA), en una muestra de sangre, se recomienda en aquellos que son positivos a la prueba de Mantoux. Estos no se ven afectados por la inmunizaci??n o la mayor??a micobacterias ambientales, por lo que generan menos resultados falsos positivos. Sin embargo se ven afectados por M. szulgai, M. marinum y M. kansasii. IGRAs puede aumentar la sensibilidad cuando se utiliza adem??s de la prueba de la piel pero puede ser menos sensible que la prueba de la piel cuando se usa solo.
Prevenci??n
Los esfuerzos de prevenci??n y control de la tuberculosis se basan principalmente en la vacunaci??n de los ni??os y el tratamiento de detecci??n y adecuada de los casos activos. La Organizaci??n Mundial de la Salud ha logrado cierto ??xito con la mejora de los reg??menes de tratamiento, y una peque??a disminuci??n en el n??mero de casos.
Vacunas
La ??nica disponible actualmente vacuna a partir de 2011 es bacilo de Calmette-Gu??rin (BCG), que, si bien es efectivo contra la enfermedad diseminada en la infancia, confiere protecci??n contra inconsistente contraer la tuberculosis pulmonar. Sin embargo, es la vacuna m??s ampliamente utilizado en todo el mundo, con m??s del 90% de todos los ni??os est??n vacunados . Sin embargo, la inmunidad que induce disminuye despu??s de unos diez a??os. Como la tuberculosis es com??n en la mayor parte de Canad??, el Reino Unido y los Estados Unidos, BCG s??lo se administra a personas en alto riesgo. Parte del razonamiento argumentando en contra de la utilizaci??n de la vacuna es que hace que la prueba de la tuberculina falsamente positivo, y por lo tanto, de ninguna utilidad en el cribado. Una serie de nuevas vacunas est??n actualmente en desarrollo.
Salud p??blica
La Organizaci??n Mundial de la Salud declar?? la tuberculosis una "emergencia de salud global" en 1993, y en 2006, la Alianza Alto a la Tuberculosis desarroll?? un Plan Mundial para Detener la Tuberculosis que tiene como objetivo salvar 14 millones de vidas entre su lanzamiento y 2015. Una serie de objetivos que se han fijado no es probable que antes del a??o 2015, sobre todo debido al aumento de la tuberculosis asociada al VIH y la aparici??n de m??ltiples drogas tuberculosis resistentes (MDR-TB). La sistema de clasificaci??n desarrollado por la tuberculosis American Thoracic Society se utiliza principalmente en programas de salud p??blica.
Administraci??n
El tratamiento de la TB utiliza antibi??ticos para matar las bacterias. El tratamiento eficaz de la tuberculosis es dif??cil, debido a la estructura y composici??n qu??mica inusual de la pared celular micobacteriana, lo que dificulta la entrada de drogas y hace muchos antibi??ticos ineficaz. Los dos antibi??ticos m??s com??nmente utilizados son isoniazida y rifampicina y tratamientos pueden ser prolongados, tomar varios meses. Tratamiento de tuberculosis latente generalmente emplea un ??nico antibi??tico, mientras que la enfermedad de la TB activa se trata mejor con combinaciones de varios antibi??ticos para reducir el riesgo de desarrollo de las bacterias resistencia a los antibi??ticos. Las personas con infecciones latentes tambi??n son tratados para evitar que progrese a enfermedad activa m??s tarde en la vida. Terapia de observaci??n directa, es decir, con un reloj de asistencia m??dica a la persona tome sus medicamentos, es recomendado por la OMS, en un esfuerzo para reducir el n??mero de personas que no toman adecuadamente los antibi??ticos. La evidencia para apoyar esta pr??ctica sobre la gente simplemente tomar sus medicamentos de forma independiente es pobre. M??todos para recordar a la gente de la importancia del tratamiento lo hacen, sin embargo, parecen ser eficaces.
Nueva aparici??n
El tratamiento recomendado de la tuberculosis pulmonar de nuevo inicio, a partir de 2010, es de seis meses a partir de una combinaci??n de antibi??ticos que contienen rifampicina, isoniazida, pirazinamida y etambutol durante los dos primeros meses, y s??lo rifampicina e isoniazida durante los ??ltimos cuatro meses. Cuando la resistencia a la isoniazida es alta, etambutol podr??a a??adirse en los ??ltimos cuatro meses, como una alternativa.
La enfermedad recurrente
Si se repite la tuberculosis, las pruebas para determinar a qu?? antibi??ticos es sensible es importante antes de determinar el tratamiento. Si Se recomienda resistente a m??ltiples f??rmacos (TB-MR) es detectada, el tratamiento con al menos cuatro antibi??ticos eficaces para el 18 a 24 meses.
Resistencia a la medicaci??n
La resistencia primaria se produce cuando una persona se infecta con una cepa resistente de la tuberculosis. Una persona con TB totalmente susceptible puede desarrollar (adquirida) resistencia secundaria durante el tratamiento debido a un tratamiento inadecuado, no teniendo el r??gimen prescrito apropiadamente (falta de cumplimiento), o el uso de medicamentos de baja calidad. TB resistente a los medicamentos es un problema grave de salud p??blica en muchos pa??ses en desarrollo, ya que su tratamiento es m??s largo y requiere de medicamentos m??s caros. MDR-TB se define como la resistencia a los dos f??rmacos m??s eficaces de TB de primera l??nea: la rifampicina y la isoniazida. TB resistente a los f??rmacos ampliamente tambi??n es resistente a tres o m??s de las seis clases de medicamentos de segunda l??nea. TB totalmente resistente a los medicamentos, que se observ?? por primera vez en 2003 en Italia, pero no inform?? ampliamente hasta 2012, es resistente a todos los f??rmacos utilizados en la actualidad.
Pron??stico

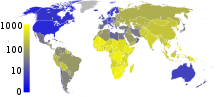
sin datos ≤10 ≥10-25 ≥25-50 ≥50-75 ≥75-100 ≥100-250 | ≥250-500 ≥500-750 ≥750-1000 ≥1000-2000 ≥2000-3000 ≥ 3000 |
La progresi??n de la infecci??n por tuberculosis a la enfermedad declarada TB ocurre cuando los bacilos superar las defensas del sistema inmunol??gico y comienzan a multiplicarse. En la enfermedad de la TB primaria (algunos 1.5% de los casos), esto se produce poco despu??s de la infecci??n inicial. Sin embargo, en la mayor??a de los casos, una infecci??n latente se produce sin ning??n s??ntoma aparente. Estos bacilos latentes producen tuberculosis activa en el 5-10% de estos casos latentes, a menudo muchos a??os despu??s de la infecci??n.
El riesgo de reactivaci??n aumenta con la inmunosupresi??n, como la causada por la infecci??n con el VIH. En los pacientes coinfectados con M. la tuberculosis y el VIH, el riesgo de reactivaci??n aumenta a 10% por a??o. Los estudios que utilizan la huella de ADN de M. cepas de tuberculosis han demostrado reinfecci??n contribuye de manera m??s sustancial a la tuberculosis recurrente que se pensaba, con estimaciones que podr??a dar cuenta de m??s del 50% de los casos reactivados en las zonas donde la tuberculosis es com??n. La posibilidad de que la muerte de un caso de tuberculosis es de aproximadamente 4% a partir de 2008, por debajo del 8% en 1995.
Epidemiolog??a
Aproximadamente un tercio de la poblaci??n mundial est?? infectada con M. tuberculosis, y las nuevas infecciones se producen a un ritmo de uno por segundo en una escala global. Sin embargo, la mayor??a de las infecciones por M. tuberculosis no causan enfermedad de la tuberculosis, y el 90-95% de las infecciones permanecen asintom??ticos. En 2007, hab??a un estimado de 13.7 millones de casos activos cr??nicas. En 2010, hubo 8,8 millones de nuevos casos de tuberculosis diagnosticados, y 1,45 millones de muertes, la mayor??a de ellos ocurren en pa??ses en desarrollo. De estos 1,45 millones de muertes, sobre 0.350.000 presentarse en las personas coinfectadas con el VIH.
La tuberculosis es la segunda causa m??s com??n de muerte por enfermedad infecciosa (despu??s de las debidas al VIH / SIDA). El n??mero absoluto de casos de tuberculosis (" prevalencia ") ha ido disminuyendo desde 2005, mientras que los nuevos casos (" incidencia ") han disminuido desde 2002. China ha logrado un progreso particularmente dram??tico, con una reducci??n aproximada del 80% en su tasa de mortalidad por tuberculosis entre 1990 y 2010. La tuberculosis es m??s com??n en los pa??ses en desarrollo; alrededor del 80% de la poblaci??n en muchos pa??ses asi??ticos y africanos pa??ses de prueba positivo en las pruebas de tuberculina, mientras que s??lo el 5-10% de la poblaci??n de Estados Unidos de prueba positiva. Las esperanzas de controlar totalmente la enfermedad se han humedecido dram??ticamente debido a una serie de factores, incluyendo la dificultad de desarrollar una vacuna eficaz, la cara y el tiempo -consuming proceso de diagn??stico, la necesidad de muchos meses de tratamiento, el aumento de la tuberculosis asociada al VIH, y la aparici??n de casos resistentes a las drogas en la d??cada de 1980.
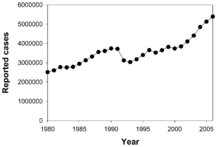
En 2007, el pa??s con la mayor tasa de incidencia estimada de TB fue Swazilandia , con 1.200 casos por cada 100.000 personas. India tuvo la mayor incidencia total, con un estimado de 2,0 millones de nuevos casos. En los pa??ses desarrollados, la tuberculosis es menos com??n y se encuentra principalmente en las zonas urbanas. Tarifas por 100.000 personas en diferentes ??reas del mundo donde: a nivel mundial 178, 332 de ??frica, las Am??ricas, el Mediterr??neo Oriental 36 173, Europa 63, el sudeste de Asia 278, y el Pac??fico Occidental 139 en 2010. En Canad?? y Australia, la tuberculosis es muchas veces m??s com??n entre la pueblos originarios, especialmente en ??reas remotas. En los Estados Unidos los abor??genes tienen cinco veces mayor de mortalidad por tuberculosis.
La incidencia de TB var??a con la edad. En ??frica, que afecta principalmente a adolescentes y adultos j??venes. Sin embargo, en los pa??ses donde las tasas de incidencia han disminuido dr??sticamente (como Estados Unidos), la tuberculosis es principalmente una enfermedad de las personas mayores y los inmunocomprometidos (factores de riesgo se enumeran m??s arriba).
Historia
La tuberculosis ha estado presente en los seres humanos desde la antig??edad a m??s tardar. La detecci??n inequ??voca m??s antigua de M. tuberculosis implica evidencia de la enfermedad en los restos de bisontes de fecha a hace aproximadamente 17.000 a??os. Sin embargo, si la tuberculosis se origin?? en los bovinos, y luego fue trasladado a los seres humanos, o si divergieron de un ancestro com??n, es claro en la actualidad. Una comparaci??n de la genes de M. Complejo de la tuberculosis (MTBC) en los seres humanos a MTBC en animales sugiere seres humanos no adquirieron MTBC de los animales durante la domesticaci??n de animales, como se cre??a anteriormente. Ambas cepas de la bacteria de la tuberculosis comparten un ancestro com??n, que podr??a haber infectado a los humanos ya en el Revoluci??n Neol??tica. Los restos de esqueletos humanos prehist??ricos muestran (4000 C.) ten??a tuberculosis, y los investigadores han encontrado caries tuberculosa en los lomos de Egipto momias que datan de 3000-2400 aC tisis es una palabra griega para el consumo, un viejo t??rmino para la tuberculosis pulmonar.; alrededor de 460 aC, Hip??crates identific?? la tisis como la enfermedad m??s extendida de los tiempos. Se dec??a que era involucrar fiebre y tos con sangre, que era casi siempre mortal. Estudios gen??ticos sugieren TB estuvo presente en las Am??ricas desde alrededor del a??o 100 dC.
Antes de la Revoluci??n Industrial , el folclore a menudo asociada con la tuberculosis vampiros . Cuando un miembro de una familia murieron a causa de ella, los otros miembros infectados perder??an su salud lentamente. La gente cre??a esto fue causado por la persona original con TB drenando la vida de los otros miembros de la familia.
Aunque la forma pulmonar asociada a tub??rculos se estableci?? como una patolog??a por Dr. Richard Morton en 1689, debido a la variedad de sus s??ntomas, la tuberculosis no se identific?? como una sola enfermedad, hasta la d??cada de 1820, y no fue nombrado hasta 1839 por tuberculosis JL Sch??nlein. Durante los a??os 1838-1845, el Dr. John Croghan, el propietario de Mammoth Cave , trajo una serie de personas con tuberculosis en la cueva con la esperanza de curar la enfermedad con la temperatura constante y la pureza del aire de la cueva; murieron en un a??o. Hermann Brehmer abri?? la primera TB sanatorio en 1859 en Sokołowsko, Polonia.

El bacilo que causa la tuberculosis, Mycobacterium tuberculosis, se identific?? y describi?? el 24 de marzo 1882 por Robert Koch. Recibi?? el Premio Nobel de Fisiolog??a y Medicina en 1905 por su descubrimiento. Koch no cre??a que el bovino (vacas) y las enfermedades de tuberculosis humanos fueron similares, lo que retras?? el reconocimiento de la leche infectada como fuente de infecci??n. M??s tarde, el riesgo de transmisi??n de esta fuente se redujo dr??sticamente por la invenci??n de la proceso de pasteurizaci??n. Koch anunci?? un extracto de glicerina del bacilo de la tuberculosis como un "remedio" para la tuberculosis en 1890, llam??ndola "la tuberculina. Si bien no fue eficaz, m??s tarde se adapt?? con ??xito como una prueba de detecci??n de la presencia de tuberculosis presintom??tico.
Albert Calmette y Camille Gu??rin logr?? el primer ??xito verdadero en la inmunizaci??n contra la tuberculosis en 1906, utilizando atenuada tuberculosis bovina-deformaci??n. Fue llamado bacilo de Calmette y Gu??rin (BCG). La vacuna BCG fue utilizada por primera vez en humanos en 1921 en Francia , pero s??lo recibi?? una amplia aceptaci??n en el EE.UU. , Gran Breta??a y Alemania despu??s de la Segunda Guerra Mundial.
La tuberculosis caus?? la preocupaci??n p??blica m??s difundido en los siglos 20 19 y principios como enfermedad end??mica de los pobres urbanos. En 1815, una de cada cuatro muertes en Inglaterra se debi?? al "consumo". En 1918, uno de cada seis muertes en Francia todav??a estaba causada por la tuberculosis. Despu??s de determinar que la enfermedad era contagiosa en la d??cada de 1880, la tuberculosis fue puesto en un lista de enfermedad de declaraci??n obligatoria en el Reino Unido, las campa??as se iniciaron a la gente deje de escupir en lugares p??blicos, y los pobres infectadas se "anima" para entrar sanatorios que se parec??an a las c??rceles (los sanatorios para la clase media y alta excelente de atenci??n ofrecida y de atenci??n m??dica constante). Cualesquiera que sean los beneficios (supuestas) de la "aire fresco" y el trabajo en los sanatorios, incluso bajo las mejores condiciones, el 50% de los que entraron muri?? a los cinco a??os (circa 1916).
En Europa, las tasas de tuberculosis comenzaron a subir a principios de 1600 a un nivel m??ximo en el 1800, cuando caus?? casi el 25% de todas las muertes. Mortalidad luego disminuy?? casi un 90% en la d??cada de 1950. Las mejoras en la salud p??blica comenzaron a reducir significativamente las tasas de tuberculosis, incluso antes de la llegada de estreptomicina y otros antibi??ticos, aunque la enfermedad sigue siendo una amenaza significativa para la salud p??blica de tal manera que cuando el Consejo de Investigaci??n M??dica se form?? en Gran Breta??a en 1913, su objetivo inicial era la investigaci??n de la tuberculosis.
En 1946, el desarrollo de los antibi??ticos estreptomicina hizo el tratamiento y la cura de la tuberculosis eficaz una realidad. Antes de la introducci??n de este f??rmaco, el ??nico tratamiento (excepto sanatorios) fue la intervenci??n quir??rgica, incluyendo el " t??cnica neumot??rax ", que implic?? el colapso de un pulm??n infectado para" descansar "y permitir lesiones tuberculosas en sanar. La aparici??n de la MDR-TB ha introducido de nuevo la cirug??a como una opci??n dentro de la norma generalmente aceptada de la atenci??n en el tratamiento de las infecciones de tuberculosis. intervenciones quir??rgicas actuales implicar la eliminaci??n de las cavidades tor??cicas patol??gicos ("bullas") en los pulmones para reducir el n??mero de bacterias y para aumentar la exposici??n de las bacterias restantes a los medicamentos en el torrente sangu??neo, lo que reduce simult??neamente la carga total de bacterias y aumentar la eficacia de la terapia antibi??tica sist??mica . Las esperanzas de eliminar por completo la tuberculosis (cf. viruela ) de la poblaci??n se desvanecieron despu??s de la subida de cepas resistentes a las drogas en la d??cada de 1980. El resurgimiento de la tuberculosis posterior dio lugar a la declaraci??n de una emergencia sanitaria mundial por la Organizaci??n Mundial de la Salud en 1993.
Sociedad y cultura
La Organizaci??n Mundial de la Salud , Fundaci??n Bill y Melinda Gates, y el gobierno de Estados Unidos est??n subvencionando una nueva prueba de diagn??stico de acci??n r??pida para el uso en pa??ses de bajos y medianos ingresos. Esto reducir?? el costo de $ 16.86 a $ 9,98. Adem??s de la prueba puede determinar si hay resistencia al antibi??tico rifampicina lo que puede indicar la tuberculosis resistente a m??ltiples f??rmacos y es preciso en los que est??n coinfectados con el VIH. Muchos lugares de escasos recursos a partir de 2011 todav??a s??lo tienen acceso a la microscop??a de esputo.
India tuvo el mayor n??mero total de casos de tuberculosis en todo el mundo en 2010, en parte debido a la mala gesti??n de la enfermedad en el sector de la sanidad privada. Los programas tales como el Programa de Control de Tuberculosis Revisado Nacional est??n ayudando a reducir los niveles de tuberculosis entre las personas que reciben atenci??n de salud p??blica.
Investigaci??n
La vacuna BCG tiene limitaciones, y la investigaci??n para el desarrollo de nuevas vacunas contra la tuberculosis est?? en curso. Un n??mero de posibles candidatos se encuentran actualmente en fase I y II de los ensayos cl??nicos. Dos enfoques principales se est??n utilizando para tratar de mejorar la eficacia de las vacunas disponibles. Un enfoque implica la adici??n de una vacuna de subunidades de BCG, mientras que la otra estrategia est?? intentando crear vacunas nuevas y mejor en vivo. MVA85A, un ejemplo de una vacuna de subunidad, actualmente en ensayos en ??frica del Sur, se basa en una modificado gen??ticamente virus vaccinia. Las vacunas se esperaban desempe??ar un papel significativo en el tratamiento tanto de la enfermedad latente y activa.
Para alentar nuevos descubrimiento, los investigadores y los responsables pol??ticos est??n promoviendo nuevos modelos econ??micos de desarrollo de la vacuna, incluyendo premios, incentivos fiscales, y avanzar en los compromisos de mercado. Un n??mero de grupos, incluido el Stop TB Partnership, la Iniciativa Vacuna contra la Tuberculosis de Sud??frica, y la Aeras Fundaci??n Global TB Vaccine, est??n involucrados con la investigaci??n.Entre ellas, la Fundación Aeras Global TB Vacuna recibió un regalo de más de $ 280 millones (US) de laFundación Bill y Melinda Gates para desarrollar y licenciar una vacuna mejorada contra la tuberculosis para su uso en países de alta carga.
Se están estudiando una serie de medicamentos para la tuberculosis resistente a múltiples fármacos, incluyendo: bedaquiline y delamanid. Bedaquiline recibió US Food and Drug Administration (FDA) la aprobación a finales de 2012. La seguridad y eficacia de estos nuevos agentes son todavía inciertas, ya que se basan en los resultados de un número relativamente pequeño de estudios. Sin embargo, los datos existentes sugieren que los pacientes que toman bedaquiline además de la terapia estándar de la TB tienen cinco veces más probabilidades de morir que los que no la nueva droga, que ha resultado en artículos de revistas médicas que plantea interrogantes de política sanitaria acerca de por qué la FDA aprobó el medicamento y si financiera vínculos con la toma de bedaquiline empresa influenciados apoyo de los médicos para su uso
Otros animales
Las micobacterias infectan diferentes animales, incluyendo aves, roedores y reptiles. La subespecie Mycobacterium tuberculosis , sin embargo, rara vez está presente en los animales salvajes. Un esfuerzo para erradicar la tuberculosis bovina causada por Mycobacterium bovis del ganado y manadas de ciervos de Nueva Zelanda ha tenido un éxito relativo. Los esfuerzos realizados en Gran Bretaña han tenido menos éxito.


